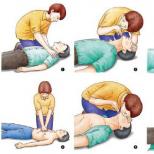
Protocoalele Slr a și c. Metoda de hipotermie. Resuscitarea în timpul transportului
1. Aspecte generale:
Rata de supraviețuire a celor afectați depinde în mare măsură de patru factori:
1. Recunoașterea precoce a afectării critice a funcțiilor vitale.
2. Urgent apel pentru îngrijire medicală de urgență.
3. Începerea imediată și acordarea primului ajutor adecvat și, dacă este necesar, resuscitarea.
4. Livrarea rapidă la spitalul specializat și începerea timpurie a acordării îngrijirii medicale specializate.
Algoritmul de efectuare a resuscitării cardiopulmonare de bază este o secvență clară de acțiuni pentru evaluarea stării și acordarea primului ajutor victimelor. Algoritmul a fost elaborat în conformitate cu recomandările metodologice ale Institutului de Cercetare a Resuscitării Generale al Academiei de Științe Medicale din Rusia, Consiliului Național pentru Reanimarea Rusiei și Consiliului European pentru Resuscitare.
Este necesar să respectați cu strictețe algoritmul de prim ajutor dat în fereastra următoare.
2. Algoritm pentru resuscitarea cardiopulmonară de bază:
1. Evaluarea situației.
2. Evaluarea conștiinței victimei. După evaluarea situației și eliminarea pericolului pentru salvator și victimă, este necesar să se determine prezența conștiinței în victimă. Pentru a face acest lucru, trebuie sa-l luati de umerii, sa scuturati ("scuturati testul") si sa va intrebati cu voce tare: "Ce aveti nevoie de ajutor?" Daca aveti constiinta, veti fi examinat pentru leziuni, apelati la ambulanta, răniți înainte de sosirea brigăzii.
3. În absența conștiinței - invitarea unui asistent și verificarea respirației.
4. Pentru a testa respirația, căile respiratorii sunt deschise prin înclinarea capului și ridicarea bărbiei (pentru a face acest lucru, o palmă este plasată pe fruntea pacientului, cealaltă bărbie este ridicată cu cealaltă, capul este înclinat înapoi și maxilarul inferior este tras în sus și în sus), după care se încearcă să se audă respirația normală , simți obrazul aerului expirat, vezi mișcarea toracelui. Testul de respirație se efectuează timp de 10 secunde.
5. În prezența respirației, victima are o poziție laterală stabilă, ambulanța este chemată și victima este monitorizată înainte ca brigada să sosească. Oferirea unei poziții laterale stabile este după cum urmează: brațul victimei, cel mai apropiat de salvator, este tras "sus" de-a lungul corpului și plasat în partea dreaptă a capului. Cealaltă mână este îndoită la cot și mâna este așezată între mâna și obrajii victimei, cu palma mâinii pe obraz. Piciorul departe de salvator este îndoit la genunchi la un unghi drept. Apoi, fiind din partea dreaptă, luăm umărul stâng pentru umărul stâng și mâna dreaptă - pentru genunchiul stâng și cu o mișcare ușoară, victima se întoarce pe partea sa.
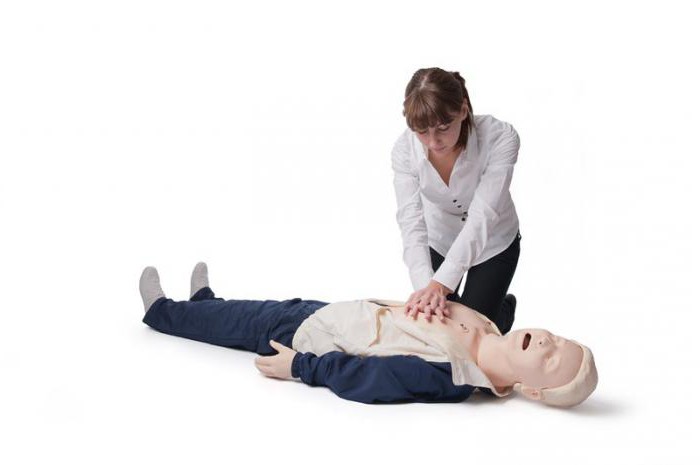
6. În absența respirației, se face o chemare la ambulanță și comprimările pieptului încep cu o frecvență de 100 de ori pe minut până la o adâncime de 5-6 cm, alternând cu respirația respirației artificiale în raport de 30 de comprimări la 2 respirații. Poziția mâinilor în timpul comprimării se află în centrul pieptului în raport cu axa verticală. Comprimarea se efectuează numai pe o suprafață plană, tare. Accentul este pus pe baza palmelor. Mâinile pot fi luate "în încuietoare" sau una pe alta "încrucișată", degetele trebuie ridicate și nu trebuie să atingă pieptul. Compresia poate fi oprită numai pentru timpul necesar pentru ventilarea mecanică și determinarea impulsului pe artera carotidă. Mâinile în articulațiile cotului nu trebuie îndoite. Prima compresie ar trebui să fie încercată, pentru a determina elasticitatea pieptului, ulterior se fac cu aceeași forță. Compresia trebuie efectuată cât mai ritmic posibil, linia umerilor resuscitatorului trebuie să fie în linie cu sternul și paralel cu acesta. Poziția mâinilor perpendiculare pe stern. Compresia se efectuează strict vertical pe direcția anteroposterioară de-a lungul liniei care leagă sternul de coloana vertebrală, în timp ce este imposibilă desprinderea brațelor de la stern. Compresiile se efectuează fără probleme, fără mișcări bruște, cu greutatea jumătății superioare a corpului. Deplasarea bazei palmelor în raport cu sternul este inacceptabilă.
7. Aceste activități se desfășoară înainte de apariția victimei semnelor de viață sau înainte de sosirea ambulanței.
3. Eroare tactică în timpul resuscitării cardiopulmonare:
Întârziere la debutul resuscitării cardiopulmonare;
Acțiuni nesigure și vagi ale salvatorului;
Impactul asupra procesului persoanelor neautorizate;
Terminarea prematură a resuscitării;
Slăbirea controlului stării pacientului după restaurarea circulației sângelui și a respirației.
Medicii de orice specialitate trebuie să-i învețe pe alții și pe ei înșiși să efectueze manipulări legate de îngrijirea de urgență și salvarea vieții pacientului. Acesta este primul lucru pe care un student medical îl aude la universitate. Prin urmare, o atenție deosebită este acordată studiului unor discipline precum anestezia și resuscitarea. Oamenii obișnuiți care nu sunt legați de medicamente nu vor interfera cu cunoașterea protocolului de acțiune într-o situație care pune viața în pericol. Cine știe când acest lucru ar putea fi util.
Resuscitarea cardiopulmonară este o procedură de urgență destinată restabilirii și menținerii funcțiilor vitale ale corpului după debutul decesului clinic. Aceasta include câțiva pași obligatorii. Algoritmul SLL a fost propus de Peter Safar, iar una dintre tehnicile de salvare a pacientului a fost numită după el.
Întrebare etică
Nu este un secret că medicii se confruntă în mod constant cu problema alegerii: ceea ce este mai bine pentru pacientul lor. Și adesea el devine un obstacol pentru alte măsuri terapeutice. Același lucru este valabil și pentru CPR. Algoritmul este modificat în funcție de condițiile de îngrijire, pregătirea echipei de terapie intensivă, vârsta pacientului și starea sa actuală.
Au fost multe discuții cu privire la faptul dacă copiii și adolescenții ar trebui să explice complexitatea stării lor, având în vedere faptul că ei nu au dreptul să ia decizii cu privire la tratamentul lor. A fost pusă întrebarea despre donarea de organe de la victimele care au suferit CPR. Algoritmul acțiunilor în aceste circumstanțe ar trebui să fie oarecum modificat.
Când nu cheltuiți CPR?
În practica medicală, există cazuri în care resuscitarea nu este efectuată, deoarece este deja lipsită de sens și rănile pacientului nu sunt compatibile cu viața.
- Când există semne de deces biologic: rigiditate mortis, răcire, pete distructive.
- Semne ale morții creierului.
- Etapele finale ale bolilor incurabile.
- A patra etapă a cancerului cu metastaze.
- Dacă medicii știu sigur că au trecut mai mult de douăzeci și cinci de minute după încetarea respirației și a circulației sângelui.
Semne de deces clinic
Există semne majore și minore. Cele mai importante sunt:
- lipsa pulsului pe artere mari (carotid, femural, brahial, temporal);
- lipsa de respirație;
- dilatarea persistentă a elevilor.
Lipsa de conștiință, paliditatea cu o nuanță albăstruie, lipsa reflexelor, mișcările voluntare și tonul muscular și o poziție ciudată și nefirescă a corpului în spațiu pot fi atribuite semnelor secundare.
etapă
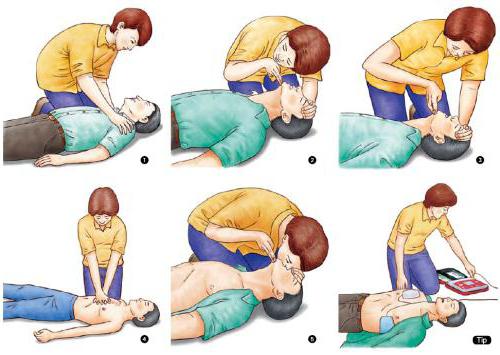 În mod convențional, algoritmul CPR este împărțit în trei etape majore. Și fiecare dintre ele, la rândul său, furculițe în etape.
În mod convențional, algoritmul CPR este împărțit în trei etape majore. Și fiecare dintre ele, la rândul său, furculițe în etape.
Prima etapă se desfășoară imediat și constă în menținerea vieții la nivelul oxigenării constante și al permeabilității căilor respiratorii pentru aer. Elimină utilizarea echipamentelor specializate, iar viața este susținută exclusiv de eforturile echipei de terapie intensivă.
A doua etapă este specializată, scopul său este de a păstra ce salvatorii neprofesioniști au făcut și de a asigura circulația constantă a sângelui și accesul la oxigen. Aceasta include diagnosticarea inimii, utilizarea unui defibrilator, utilizarea de droguri.
A treia etapă se desfășoară deja în UTI (unitatea de terapie intensivă și terapia intensivă). Se urmărește păstrarea funcțiilor creierului, restabilirea acestora și revenirea unei persoane la viața normală.
Procedura de acțiune
 În 2010, a fost elaborat un algoritm universal CPR pentru prima etapă, care constă din mai multe etape.
În 2010, a fost elaborat un algoritm universal CPR pentru prima etapă, care constă din mai multe etape.
- A - Airway - sau fluxul de aer. Salvatorul examinează căile respiratorii externe, îndepărtează tot ceea ce interferează cu trecerea normală a aerului: nisip, vărsături, alge, apă. Pentru a face acest lucru, trebuie să vă aruncați înapoi capul, să mutați maxilarul inferior și să vă deschideți gura.
- In - respirație - respirație. Anterior, sa recomandat efectuarea tehnicii de respirație artificială "de la gură la gură" sau "de la gură la nas", dar acum, din cauza amenințării crescute a infecției, aerul din victimă intră exclusiv prin
- С - Circulație - circulația sângelui sau masajul indirect al inimii. În mod ideal, ritmul de clic pe piept ar trebui să fie de 120 de bătăi pe minut, apoi creierul va primi doza minimă de oxigen. Nu se recomandă întreruperea tratamentului, deoarece la injectarea aerului există o încetare temporară a circulației sanguine.
- D - Medicamente - Medicamentecare sunt utilizate în stadiul de îngrijire specializată pentru a îmbunătăți circulația sângelui, pentru a menține ritmul cardiac sau proprietățile reologice ale sângelui.
- E - electrocardiogramă. Se efectuează pentru a monitoriza activitatea inimii și a verifica eficacitatea activităților.
înec
 Există câteva caracteristici ale CPR când se îneacă. Algoritmul se modifică într-o oarecare măsură, adaptându-se la condițiile de mediu. Mai întâi de toate, salvatorul trebuie să aibă grijă să elimine amenințarea la propria viață și, dacă există o astfel de oportunitate, să nu pătrundă în rezervor, ci să încerce să livreze victima pe țărm.
Există câteva caracteristici ale CPR când se îneacă. Algoritmul se modifică într-o oarecare măsură, adaptându-se la condițiile de mediu. Mai întâi de toate, salvatorul trebuie să aibă grijă să elimine amenințarea la propria viață și, dacă există o astfel de oportunitate, să nu pătrundă în rezervor, ci să încerce să livreze victima pe țărm.
Dacă, totuși, se oferă ajutor în apă, salvatorul trebuie să-și amintească faptul că persoana care se îneacă nu-și controlează mișcările, așa că trebuie să înoți din spate. Principalul lucru este să păstrezi capul persoanei deasupra apei: prin păr, prin prinderea brațelor sub brațe sau prin aruncarea pe spate.
Cel mai bun lucru pe care un salvamar poate să-l facă pentru o persoană care se îneacă este de a începe suflarea aerului direct în apă, fără a aștepta transportul spre țărm. Dar, din punct de vedere tehnic, este disponibil numai pentru o persoană fizică puternică și pregătită.
De îndată ce scoateți victima din apă, trebuie să verificați prezența unui puls și a unei respirații spontane. Dacă nu există semne de viață, ar trebui să începeți imediat. Acestea ar trebui să fie efectuate în conformitate cu regulile generale, deoarece încercările de a îndepărta apa din plămâni duc de obicei la efectul opus și agravează leziunile neurologice cauzate de foametea de oxigen a creierului.
O altă caracteristică este durata de timp. Nu vă concentrați asupra celor 25 de minute obișnuite, ca în cazul apei reci, procesele încetinesc, iar deteriorarea creierului se produce mult mai încet. Mai ales dacă victima este copil.
Este posibilă oprirea resuscitării numai după restaurarea respirației spontane și a circulației sanguine sau după sosirea echipei de ambulanță, care poate oferi suport profesional pentru activitatea de viață.
CPR extins, al cărui algoritm se efectuează cu ajutorul medicamentelor, include inhalarea oxigenului 100%, intubarea pulmonară și ventilația mecanică. În plus, antioxidanții, perfuzia de fluide sunt utilizați pentru a preveni scăderea presiunii sistemice și diureticelor repetate, pentru a preveni edemul pulmonar și încălzirea activă a persoanei afectate, astfel încât sângele să fie distribuit uniform în organism.
Respirația respiratorie
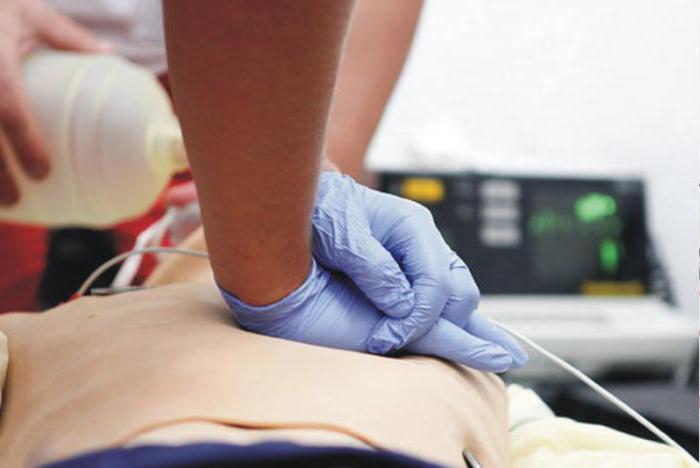 Algoritmul CPR pentru stoparea respiratorie pentru adulți include toate etapele masajului cardiac indirect cardiac. Acest lucru facilitează munca salvatorilor, deoarece organismul însuși va distribui oxigenul care intră.
Algoritmul CPR pentru stoparea respiratorie pentru adulți include toate etapele masajului cardiac indirect cardiac. Acest lucru facilitează munca salvatorilor, deoarece organismul însuși va distribui oxigenul care intră.
Există două moduri fără mijloace improvizate:
Gură în gură;
- gură în nas.
Pentru un acces mai bun la aer, se recomandă înclinarea capului victimei, împingerea maxilarului inferior și eliberarea căilor respiratorii de mucus, vărsături și nisip. De asemenea, salvatorul ar trebui să-și facă griji în privința sănătății și siguranței, astfel încât această manipulare se realizează, de preferință, printr-o eșarfă curată sau tifon, pentru a evita contactul cu sângele sau saliva pacientului.
Salvatorul strânge nasul, strânge buzele victimei cu buzele și expiră aerul. În același timp, este necesar să se uite dacă regiunea epigastrică nu este umflată. În cazul în care răspunsul este da, înseamnă că aerul intră în stomac și nu în plămâni și nu există niciun sens din această reanimare. Între exhalări trebuie să faceți pauze în câteva secunde.
În timpul unei ventilații mecanice bine executate, se observă o excursie a pieptului.
Reținerea circulatorie
 Este logic ca algoritmul CPR pentru asistol să includă totul, cu excepția ventilației. Dacă victima respiră, nu este necesar să o traducem într-un mod artificial. Acest lucru complică activitatea medicilor în viitor.
Este logic ca algoritmul CPR pentru asistol să includă totul, cu excepția ventilației. Dacă victima respiră, nu este necesar să o traducem într-un mod artificial. Acest lucru complică activitatea medicilor în viitor.
Piatra de temelie a masajului inimii este impunerea de mâini și munca bine coordonată a corpului salvamar. Compresiunea este făcută de baza palmei, nu de încheietura mâinii, nu de degete. Mâinile resuscitatorului trebuie îndreptate, iar compresia se face datorită înclinațiilor corpului. Mâinile sunt perpendiculare pe stern, pot fi luate în bloc sau palmele se află cu o cruce (sub forma unui fluture). Degetele nu ating suprafața toracelui. Algoritmul pentru efectuarea CPR este după cum urmează: pentru treizeci de clicuri, două respirații, cu condiția ca doi oameni să facă resuscitare. Dacă există un singur salvator, se fac cincisprezece comprimări și o respirație, deoarece o pauză lungă fără circulația sângelui poate dăuna creierului.
Resuscitarea femeilor însărcinate
Caracteristicile sale și CPR gravidă. Algoritmul include mântuirea nu numai a mamei, ci și a copilului în uterul ei. Un medic sau un martor casual care oferă prim ajutor mamei care urmează să-și amintească faptul că există mulți factori care agravează prognoza de supraviețuire:
Creșterea consumului de oxigen și utilizarea rapidă;
- reducerea volumului pulmonar datorită comprimării uterului gravid;
- probabilitate mare de aspirare a conținutului gastric;
- reducerea suprafeței pentru ventilația mecanică, deoarece glandele mamare sunt mărite și diafragma este ridicată datorită creșterii abdomenului.
Dacă nu sunteți doctor, atunci singurul lucru pe care îl puteți face pentru o femeie însărcinată de a-și salva viața este să o așeze pe partea stângă, astfel încât spatele ei să se afle sub un unghi de aproximativ treizeci de grade. Și mutați burta spre stânga. Aceasta va reduce presiunea asupra plămânilor și va crește fluxul de aer. Asigurați-vă că începeți și nu vă opriți până când echipa de urgență nu sosește sau nu vine alt ajutor.
Salvarea copiilor
Caracteristicile sale au CPR la copii. Algoritmul seamănă cu un adult, dar din cauza caracteristicilor sale fiziologice, este dificil de realizat, în special la nou-născuți. Este posibilă împărțirea resuscitării copiilor după vârstă: până la un an și până la opt ani. Oricine mai în vârstă primește aceeași îngrijire ca și adulții.
- Apelați o nevoie de ambulanță după cinci cicluri de resuscitare fără succes. Dacă salvatorul are asistenți, merită să îi încredințezi imediat. Această regulă funcționează numai sub condiția unei persoane de reanimare.
- Înclinarea capului, chiar dacă este suspectată o rănire a gâtului, deoarece respirația reprezintă o prioritate.
- Pentru a porni un ventilator cu două perfuzii de 1 secundă.
- Ar trebui efectuate până la douăzeci de lovituri pe minut.
- Când corpul străin al unui copil este blocat, copilul apucă pe spate sau lovește pieptul.
- Prezența unui puls poate fi verificată nu numai pe carotidă, ci și pe arterele humerale și femurale, deoarece pielea bebelușului este mai subțire.
- Atunci când se efectuează un masaj indirect al inimii, presiunea ar trebui să fie imediat sub linia mamelonului, deoarece inima este ușor mai mare decât la adulți.
- Apăsați pe stern cu baza unui palmier (dacă este adolescentul rănit) sau cu două degete (dacă este un copil).
- Forța de presiune reprezintă o treime din grosimea pieptului (dar nu mai mult de jumătate).
Reguli generale
 Absolut toți adulții trebuie să știe cum se efectuează CPR de bază. Algoritmii săi sunt suficient de simple pentru a le memora și înțelege. Poate salva viața cuiva.
Absolut toți adulții trebuie să știe cum se efectuează CPR de bază. Algoritmii săi sunt suficient de simple pentru a le memora și înțelege. Poate salva viața cuiva.
Există mai multe reguli care pot facilita acțiunile de salvare de către o persoană nepregătită.
- După cinci cicluri de CPR, puteți lăsa victima să sune la serviciul de salvare, dar numai cu condiția să existe o persoană care să ofere asistență.
- Identificarea semnelor nu trebuie să dureze mai mult de 10 secunde.
- Prima respirație artificială ar trebui să fie superficială.
- Dacă, după prima inhalare, nu a existat nici o mișcare a pieptului, merită să aruncați încă o dată capul victimei înapoi.
Restul recomandărilor pentru care se efectuează algoritmul CPR au fost deja prezentate mai sus. Succesul resuscitării și calitatea vieții victimei depind de cât de repede se îndreaptă martorii și de cât de competent pot oferi asistență. Prin urmare, nu vă îndepărtați de lecțiile care descriu CPR. Algoritmul este destul de simplu, mai ales dacă vă aduceți aminte de scrisoarea de păpuși (ABC), așa cum fac mulți medici.
Multe manuale spun că este necesar să se oprească CPR după patruzeci de minute de resuscitare nereușită, dar, de fapt, doar semnele morții biologice pot fi un criteriu fiabil pentru absența vieții. Amintiți-vă: în timp ce vă pompați inima, sângele continuă să hrănească creierul, ceea ce înseamnă că persoana este încă în viață. Principalul lucru este să aștepți ambulanța sau salvatorii. Crede-mă, ei vă vor mulțumi pentru această muncă grea.
TRATAMENTUL LA NIVELUL AMBULATORIE
Tactici de tratament
Obiectivele principale ale primei îngrijiri de resuscitare:
· Restaurarea hemodinamicii eficiente;
· Restaurarea respirației.
Principii de tratament:
Eficacitatea restaurării muncii eficiente a inimii depinde de momentul declanșării CPR și de caracterul adecvat al activităților desfășurate.
Efectuarea CPR numai pe o bază solidă pentru a crește eficacitatea masajului inimii.
Ridicarea picioarelor cu 30-40 ° crește revenirea pasivă a sângelui în inimă - crește preîncărcarea.
Procedura de asistență cu ritmuri de șoc:
Fibrilația ventriculară și tahicardia ventriculară fără puls:
· CPR se efectuează conform schemei C-A-B în conformitate cu standardele internaționale (2015, AmericanHeartAssociation).
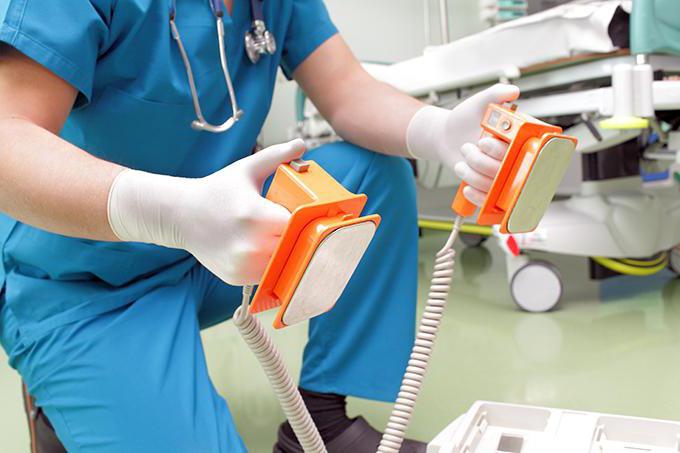
• Este necesar să se producă defibrilarea cât mai curând posibil, adică De îndată ce defibrilatorul este pregătit pentru utilizare, opriți utilizarea CPR și descărcați-o.
· Compresia pieptului (100-120 pe 1 min), raportul compresie-respirație 30: 2 (indiferent de numărul de resuscitatori). La copii - 100 / min la o adâncime de 4-5 cm (bebeluși - 4 cm).
· Adâncimea compresiei toracice de 5 cm.
· Ventilator Ambu sac cu o cantitate de oxigen 100% (indiferent de numărul de resuscitatori), (dacă este posibil, intubarea traheei sau instalarea unei măști laringiene - în stadiul SMP, la un nivel staționar).
· Descărcați defibrilatorul cât mai repede posibil. Cu defibrilator monofazic: 200 J - 300 J - 360 J; cu bifazic (conform recomandărilor producătorilor): 120-200 copii J. W. au defibrilare - 4 J / kg.
• În cazul eșecului: epinefrină (la fiecare 3-5 minute) (0,1%) în / în 1,0 ml (1 mg) pe 10 ml soluție izotonică de NaCl, urmată de CPR și de EIT repetat la 360 J. La copii, epinefrina la o doză de 0,01 mg / kg [A].
• În caz de eșec: jet în / în amiodaronă (cordaron) 300 mg pe 20 ml glucoză 5%; dacă amiodarona nu este disponibilă, lidocaina 1,5 mg / kg iv jet de kg (nivelul de evidență A). CPR - EIT (360 J) Copiii au amiodaronă la o doză de 5 mg / kg, perfuzie ulterioară cu o viteză de 5-15 μg / kg / min, lidocaină în doză de 1 mg / kg.
· În cazul eșecului: epinefrină 1,0 mg iv, 150 mg amiodaronă în 20 ml glucoză 5% (lidocaină 1,5 mg / kg IV) kg [A]. SLR - EIT (360 J).
· La determinarea ritmului de Torsadedepointes: sulfat de magneziu 10 ml dintr-o soluție 25% în / în CPR - EIT (360 J) kg [A]. La copii, 250 mg / kg sau 1 ml / an de viață.
Procedura de asistență cu ritmuri non-șoc:
Asystole și EMD:
· CPR se efectuează conform schemei C-A-B în conformitate cu standardele internaționale (2015, AmericanHeartAssociation).
· Defibrilarea nu este efectuată.
· Comprimarea pieptului (100-120 in 1 min), raportul "comprimare-inhala" 30: 2 (indiferent de numarul resuscitatorilor). Compresia pieptului copiilor - 100 / min la o adâncime de 4-5 cm (bebeluși - 4 cm).
· Depresiunea compresiunii toracice de 5 cm.
· Ventilator Ambu sac cu o cantitate de oxigen 100% (reduce hipoxia), (dacă este posibil, intubarea traheei sau instalarea unei măști laringiene - în stadiul SMP, la un nivel staționar).
· Venipunctura sau cateterizarea venate (vase periferice).
· Monitorizarea stării (frecvența cardiacă, saturația și capnografia - în stadiul SMP, la nivelul staționar).
· Epinefrină (la fiecare 3-5 minute) (0,1%) în / în 1,0 ml (1 mg) pe 10 ml de NaCl izotonică, CPR. La copii, epinefrină la o doză de 0,01 mg / kg.
· Atropină (0,1%) în / în 1,0 ml (1 mg), se repetă la fiecare 3 minute. Doza poate fi crescută la 3 mg, dacă standardul nu dă efect unei doze totale de 0,04 mg / kg. CPR. La copii, atropina este administrată în doză de 0,02 mg / kg.
Contraindicații la CPR:
· Stadiile terminale ale unei boli incurabile;
· Leziuni cerebrale traumatice semnificative;
· Devreme (uscarea și întunecarea corneei, simptomul "ochiului pisicii") și semnele morții biologice (pete cadaverice și rigor mortis);
· Refuzul resuscitării pacientului documentat;
· Stați într-o stare de deces clinic mai mult de 20 de minute înainte de sosirea asistenței calificate.
Indicatii pentru intreruperea tratamentului cu CPR:ineficiența resuscitării în 30 de minute după asistola înregistrată. Atunci când este imposibil să se determine ritmul cardiac, resuscitarea se oprește după 30 de minute în absența semnelor de eficacitate:
Lista de medicamente esențiale:
· Epinefrina 0,18%
· Atropină 0,1%
· Amiodarona (cordaronă)
· Clorură de sodiu 0,9%
· Lidocaina 10%
· Sulfat de magneziu 25%
· Glucoză 5%
Lista de medicamente suplimentare:
· Bicarbonat de sodiu 4% 1 mmol / kg IV (2 ml pentru 1 kg greutate corporală) și apoi 0,5 mmol / kg la fiecare 7-10 minute: cu CPR prelungit (10 minute sau mai mult) pe fondul acidozei, hiperkaliemiei, supradozajului de antidepresive triciclice. La copii, bicarbonatul de sodiu într-o doză de 1 mmol / kg (1 ml de soluție 4% conține 0,5 mmol de sodă).
Indicații pentru sfaturile experților:nr.
Măsuri preventive:
Identificarea celor mai importanți factori de risc ai soarelui: aritmii maligne, disfuncție ventriculară stângă, episoade de ischemie miocardică acută este posibilă cu ajutorul studiilor clinice și instrumentale (monitorizarea ECG zilnică, ecocardiografie etc.). Combinația acestor factori este în special nefavorabilă. Tratamentul lor este necesar.
Monitorizarea pacienților **:nr.
Indicatori de eficiență a tratamentului:
· Pulse pe arterele carotide (dovada corectitudinii masajului inimii și conservarea tonului miocardic);
· Decolorarea pielii (roz);
· Constricția elevului (îmbunătățirea oxigenării în regiunea midbrainului);
· Complexe complexe de artefacte pe ECG;
· Recuperarea conștienței în timpul resuscitării.
Resuscitarea cardiopulmonară este un set de măsuri menite să restabilească activitatea organelor respiratorii și circulatorii atunci când acestea se opresc brusc. Aceste măsuri sunt destul de multe. Pentru comoditate de memorare și mastering practic, ele sunt împărțite în grupuri. În fiecare grup, etapele sunt memorate folosind reguli mnemonice (bazate pe sunet).
Grupuri de resuscitare
Resuscitarea este împărțită în următoarele grupuri:
- de bază sau de bază;
- extins.
Resuscitarea de bază ar trebui să înceapă imediat odată cu stoparea circulației sângelui și a respirației. Ei sunt instruiți de personalul medical și serviciile de salvare. Cei mai obișnuiți cunosc algoritmii pentru a oferi astfel de asistență și sunt capabili să le folosească, cu atât mai mult este probabil ca mortalitatea cauzată de accidente sau de condiții dure dureroase să scadă.
Resuscitarea extinsă este efectuată de medicii de ambulanță și în etapele ulterioare. Astfel de acțiuni se bazează pe cunoașterea profundă a mecanismelor de deces clinic și diagnosticarea cauzei sale. Acestea implică o examinare cuprinzătoare a victimei, tratamentul său cu medicamente sau metode chirurgicale.
Toate etapele de resuscitare pentru facilitarea memoriei sunt indicate de literele alfabetului englez.
Principalele măsuri de resuscitare:
A - aerul deschide calea - pentru a asigura că căile respiratorii sunt accesibile.
B - respirația victimei - asigură respirația victimei.
C - circulația sângelui - pentru a asigura circulația sângelui.
Realizarea acestor activități înainte de sosirea echipei de ambulanță va ajuta victima să supraviețuiască.
Resuscitarea suplimentară este efectuată de medici.
În articolul nostru vom vorbi despre algoritmul ABC. Acestea sunt acțiuni destul de simple pe care orice persoană ar trebui să le cunoască și să le poată îndeplini.
Semne de deces clinic
Pentru a înțelege importanța tuturor etapelor de resuscitare, trebuie să aveți o idee despre ceea ce se întâmplă cu o persoană când are loc stopul circulator și respirator.
După orice insuficiență respiratorie și activitate cardiacă care apare din orice motiv, sângele se oprește prin circulație prin corp și alimentându-l cu oxigen. În condițiile înfometării cu oxigen, celulele mor. Cu toate acestea, moartea lor nu are loc imediat. Pentru o anumită perioadă de timp, este încă posibil să se mențină circulația sângelui și respirația și astfel să se întârzie deteriorarea ireversibilă a țesuturilor. Această perioadă depinde de timpul decesului celulelor cerebrale, iar în condiții de temperatură ambientală normală și de corp nu este mai mult de 5 minute.
Deci, factorul determinant în succesul resuscitării este momentul începutului său. Înainte de inițierea resuscitării pentru a determina moartea clinică, este necesar să se confirme următoarele simptome:
- Pierderea conștiinței Apare la 10 secunde după oprirea circulatorie. Pentru a verifica dacă o persoană este conștientă, trebuie să-l mișcați ușor de umăr, încercați să puneți o întrebare. Dacă nu există răspuns, întindeți lobile urechii. Dacă o persoană este conștientă, nu este nevoie de resuscitare.
- Lipsă de respirație. Se determină după inspecție. Ar trebui să vă puneți palmele pe piept și să vedeți dacă există mișcări de respirație. Nu este necesar să verificați prezența respirației, aducând oglinda la gura victimei. Acest lucru va duce doar la pierderea timpului. Dacă pacientul are contracții ineficiente pe termen scurt ale mușchilor respiratori, asemănătoare cu suspinerea sau respirația șuierătoare, vorbim despre respirația agonală. Se termină foarte curând.
- Lipsa pulsului pe arterele gâtului, adică pe carotidă. Nu pierde timpul cautând un impuls pe încheieturi. Trebuie să puneți indicele și degetele mijlocii pe părțile laterale ale cartilajului tiroidian în partea inferioară a gâtului și să-i împingeți spre mușchiul sternocleidomastoid, situat oblic de la marginea interioară a claviculei până la procesul mastoid din spatele urechii.
Algoritmul ABC
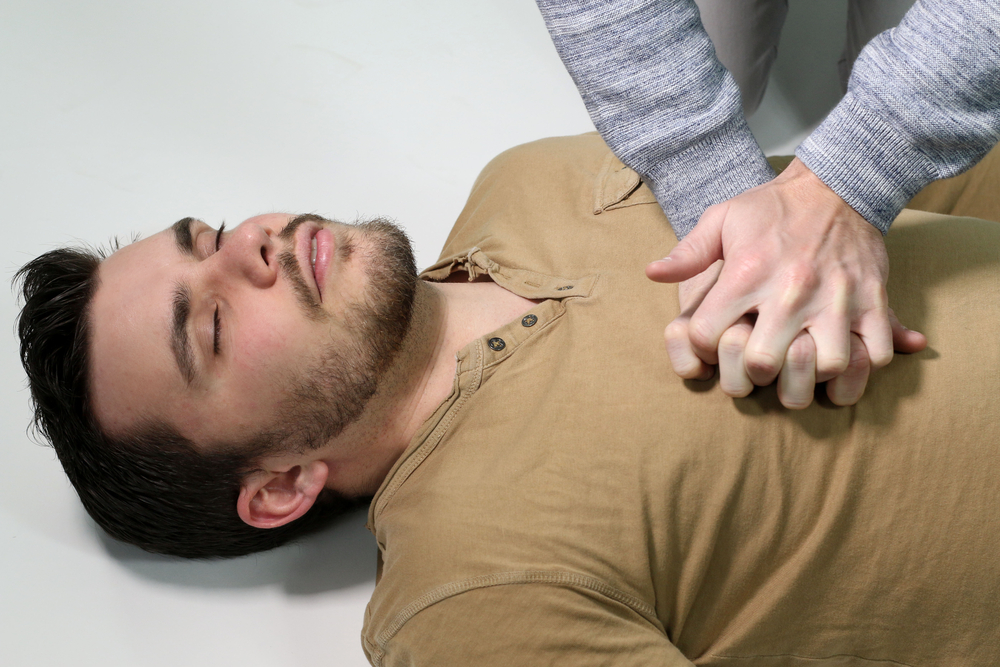
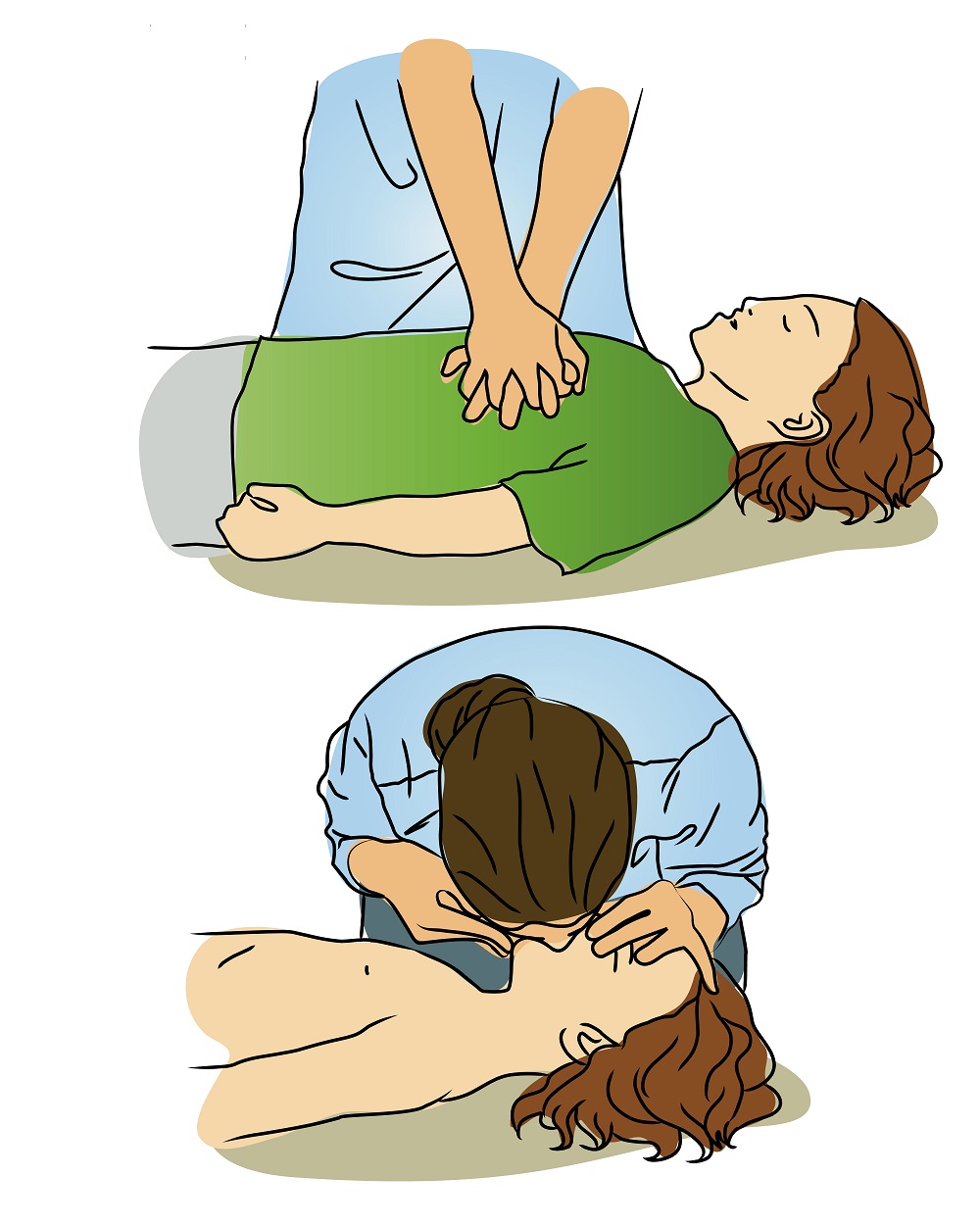
Dacă sunteți o persoană inconștientă și semne de viață, trebuie să evaluați rapid starea lui: să-l scuturați pe umăr, să întrebați o întrebare, să vă întindeți lobile urechii. Dacă nu există conștiență, victima ar trebui să fie așezată pe o suprafață tare, dezbrăcându-și rapid hainele pe piept. Este foarte de dorit să ridicați picioarele pacientului, acest lucru poate fi făcut de un alt asistent. Sunați o ambulanță cât mai curând posibil.
Este necesar să se determine prezența respirației. Pentru a face acest lucru, vă puteți pune mâna pe pieptul victimei. Dacă absența respirației este necesară asigurarea permeabilității căilor respiratorii (punctul A - aer, aer).
Pentru a restabili permeabilitatea căilor respiratorii, o mână este așezată pe coroana victimei și își înclină ușor capul înapoi. În același timp, bărbia este ridicată cu cealaltă mână, împingând fălba inferioară înainte. Dacă după ce această respirație independentă nu este restabilită, continuați cu ventilarea plămânilor. Dacă apare respirația, treceți la pasul C.
Ventilarea plămânilor (punctul B - respirație, respirație) este cel mai adesea efectuată într-un mod "gură-la-gură" sau "gură-în-nas". Este necesar să țineți nasul victimei cu degetele unei mâini, să-i coborâți maxila cu cealaltă mână, deschizând gura. Este de dorit, în scopuri igienice, să aruncați o batistă pe gură. După ce ați respirat în aer, trebuie să vă aplecați, să strângeți gura victimei cu buzele și să expirați aerul în căile respiratorii. În același timp, este recomandabil să se uite la suprafața pieptului. Cu o ventilație corespunzătoare a plămânilor, ar trebui să crească. Atunci victima face o respirație pasivă. Numai după eliberarea aerului, puteți face din nou ventilația.
După două injecții cu aer, este necesar să se evalueze circulația victimei, pentru a se asigura că nu există puls în arterele carotide și mergeți la punctul C.
Punctul C (circulație) implică un efect mecanic asupra inimii, ca urmare a faptului că funcția sa de pompare se manifestă într-o oarecare măsură și condițiile sunt create pentru a restabili activitatea electrică normală. Mai întâi trebuie să găsiți un punct de impact. Pentru a face acest lucru, degetul inelar trebuie să țină de la nivelul buricului până la sternul victimei, până la senzația de obstacol. Acesta este procesul xiphoid. Apoi palma este rotită, apăsată pe mijlocul degetului inelului și indicele. Punctul situat deasupra procesului xiphoid deasupra lățimii a trei degete și va fi locul unui masaj indirect al inimii.
Dacă moartea pacientului a avut loc în prezența unui resuscitator, trebuie făcută așa-numitul accident vascular cerebral precordial. O singură lovitură cu pumnul strâns, asemănătoare unei lovituri la masă, este aplicată punctului găsit cu o mișcare rapidă. În unele cazuri, această metodă ajută la restabilirea activității electrice normale a inimii.
După aceea, procedați la un masaj indirect al inimii. Victima trebuie să fie pe o suprafață tare. Nu are sens să faci resuscitare pe pat, trebuie să-l cobori pe pacient. În punctul descoperit de deasupra procesului xiphoid, este așezată baza palmei, deasupra bazei celeilalte palmieri. Degetele se blochează și se ridică. Hands resuscitator ar trebui să fie dreaptă. Jogging-ul este aplicat astfel încât colivia să se îndoaie la 4 centimetri. Viteza trebuie să fie de 80-100 șocuri pe minut, perioada de presiune este aproximativ egală cu perioada de recuperare.
Dacă există un singur resuscitator, după 30 de împingeri trebuie să facă două lovituri în plămânii victimei (raportul 30: 2). Sa crezut anterior că, dacă există doi oameni care efectuează resuscitarea, atunci ar trebui să existe o injecție pentru 5 împingeri (raportul 5: 1), dar nu cu mult timp în urmă sa dovedit că raportul 30: 2 este optim și asigură eficiența maximă a resuscitării ca și una. și două reanimatoare. Este de dorit ca unul dintre ele să ridice picioarele victimei, să monitorizeze periodic pulsul pe arterele carotide dintre comprimările pieptului, precum și mișcarea toracelui. Resuscitarea este un proces foarte laborios, astfel încât participanții săi pot schimba locurile.
Resuscitarea cardiopulmonară durează 30 de minute. După aceea, cu ineficiența morții victimei.
Criterii pentru eficacitatea resuscitării cardiopulmonare
Semne care ar putea cauza salvatorii neprofesionisti sa opreasca resuscitarea:
- Apariția unui puls pe arterele carotide în perioada dintre comprimările pieptului în timpul unui masaj indirect al inimii.
- Constricția elevilor și refacerea reacției lor la lumină.
- Restaurarea respirației.
- Apariția conștienței.
Dacă respirația normală a fost restaurată și a apărut un impuls, este recomandabil să răsuciți victima în lateral pentru a preveni căderea limbii. Este necesar să-i apelați o ambulanță cât mai curând posibil, dacă acest lucru nu sa făcut înainte.
Resuscitare extinsă
Resuscitarea extinsă se efectuează de către medici cu ajutorul echipamentului adecvat și al medicamentelor.
- Una dintre cele mai importante metode este defibrilarea electrică. Cu toate acestea, ar trebui să se efectueze numai după controlul electrocardiografic. Cu asystole, acest tratament nu este indicat. Nu poate fi efectuată cu încălcarea conștienței cauzate de alte cauze, cum ar fi epilepsia. De aceea, de exemplu, defibrilatoarele "sociale" pentru acordarea primului ajutor, de exemplu, în aeroporturi sau alte locuri aglomerate, nu sunt răspândite.
- Medicul de resuscitare trebuie să intubăm traheea. Aceasta va asigura permeabilitatea normală a căilor respiratorii, posibilitatea ventilației artificiale a plămânilor cu ajutorul dispozitivelor, precum și administrarea intratraheală a anumitor medicamente.
- Trebuie prevăzut accesul venos, prin care se injectează majoritatea medicamentelor care restabilește activitatea circulatorie și respiratorie.
Sunt utilizate următoarele medicamente principale: adrenalină, atropină, lidocaină, sulfat de magneziu și altele. Alegerea acestora se bazează pe cauzele și mecanismele dezvoltării morții clinice și se realizează de către medic individual.
CPR extins este completat de defibrilare (dacă este necesar, EX) și prescrierea altor medicamente (în principal, amiodaronă și lidocaină).
Acțiunea prioritară la efectuarea CPR extinsă pentru VSS variază în funcție de timpul scurs de la debutul stopului circulator.
- Primele 2 min . Defibrilarea imediată este prezentată fără măsuri pregătitoare.
- Gap între 2 și 10 minute . Înainte de a aplica o descărcare electrică ar trebui să fie un masaj interior al inimii și ventilația mecanică.
- Mai mult de 10 minute. Atunci când defibrilarea este mai târziu decât cel de-al zecelea minut al BCC, trebuie folosit întregul arsenal de CPR.
- Fibrilație ventriculară, refractară la defibrilare. Este necesar să se acționeze conform schemei: medicament → masaj al inimii și ventilație mecanică → aplicarea de descărcare electrică repetată. În aceste cazuri, amiodarona și lidocaina sunt recunoscute ca medicamente alese. În primul rând, se recomandă introducerea amiodaronei, și nu a lidocainei. Trebuie avut în vedere că, în absența accesului venos, lidocaina (spre deosebire de amiodaronă) poate fi administrată endotraheal. Într-o astfel de situație clinică, este recomandabil să începeți cu lidocaina. Numirea Bretily tosilata (ornida) în timpul fibrilației ventriculare, refractară la defibrilare, este exclusă din toate protocoalele CPR. Dacă există indicații adecvate (în special cu embolie pulmonară) în timpul măsurilor de resuscitare, se recomandă introducerea agenților trombolitici.
Consumul de droguri în timpul CPR extins
Atribuiți amiodaronă, lidocaină. procainamidă, sulfat de magneziu, aminofilină.
- Amiodarona (cordaronă) - clasa III de medicamente antiaritmice (conform clasificării lui E. Vaughan-Williams, 1969, 1984), mărește durata potențialului de acțiune și repolarizarea. În plus față de antitaritmic, amiodarona are un efect de blocare β-adrenergică și vasodilatare. Amiodarona este tratamentul de alegere pentru tratarea fibrilației ventriculare, care este rezistentă la defibrilația electrică și pentru tratarea majorității tahiaritmiilor, în special la pacienții cu insuficiență cardiacă sau MI acută. Când fibrilația ventriculară este rezistentă la descărcarea electrică, amiodarona este administrată intravenos rapid într-o doză de 300 mg (6 ml de soluție 5%) în 10 ml de soluție de glucoză 5%, după care se efectuează masajul inimii și ventilator timp de 2 minute și apoi se efectuează defibrilarea. În absența efectului, încă 3-5 minute înainte de defibrilarea suplimentară, încă 150 mg (3 ml de soluție 5%) în 10 ml de soluție de glucoză 5% este reintrodusă intravenos, iar după 2 minute de masaj închis la inimă și ventilație mecanică se repetă descărcarea electrică. În cazul persistenței, după măsuri de resuscitare, a unei instabilități electrice pronunțate a miocardului, este indicată perfuzarea intravenoasă continuă a amiodaronei într-o doză zilnică de până la 1200 mg.
- lidocaină - clasa medicamentului antiaritmic lb (conform clasificării lui E. Vaughan-Williams, 1969, 1984), un blocant de canale de sodiu rapide. Aceasta încetinește viteza de depolarizare inițială a celulelor cu un răspuns electric rapid (stabilizator cu membrană), scurtează perioada efectivă refractară. Când fibrilația ventriculară este rezistentă la defibrilația electrică, se injectează intravenos într-un jet rapid, la o doză de 1,5 mg / kg (120 mg în medie, adică 6 ml dintr-o soluție 2%) în 10 ml de soluție de clorură de sodiu 0,9% 2 minute din care efectuați un masaj interior al inimii și ventilația mecanică, apoi aplicați o descărcare electrică. Dacă este necesar, după 3 minute, repetați introducerea de lidocaină în aceeași doză, un masaj închis la inimă, ventilație mecanică și defibrilare. Doza maximă de lidocaină este de 3 mg / kg. În absența accesului venos, lidocaina poate fi introdusă în trahee în 10 ml de soluție de clorură de sodiu 0,9%, crescând doza de medicament de 2 ori în comparație cu doza recomandată pentru administrarea intravenoasă. Trebuie reținut faptul că lidocaina este produsă sub formă de soluții de 2% și 10% în fiole vizuale similare de 2 ml. Pentru a preveni erorile tragice, soluțiile de lidocaină de 2% și 10% trebuie păstrate separat. Este chiar mai sigur să utilizați numai soluție de lidocaină de 2% în pachete de resuscitare.
- Procainamidă (Novocinamidă) - clasa 1a a medicamentului antiaritmic universal (conform clasificării lui E. Vaughan-Williams, 1969, 1984), blocant al canalelor de sodiu rapide ale membranei. Medicamentul încetinește viteza depolarizării inițiale a celulelor cu un răspuns electric rapid (stabilizator cu membrană), crește perioada efectivă refractară (prelungește intervalul Q-T). Când se efectuează beneficii de resuscitare, se administrează rapid intravenos la o doză de 1000 mg (până la 17 mg / kg), după care se efectuează un masaj închis la inimă și o ventilație mecanică timp de 2 minute și apoi se aplică o descărcare electrică.
- Sulfat de magneziu ca principal medicament utilizat pentru ameliorarea VT bidirecțională fuziformă. Utilizarea acestuia este indicată și la pacienții cu hipomagnezie inițială sau supradozaj de glicozide cardiace. Medicamentul este prescris într-o doză de 2 g (4-8 ml de soluție 25%) intravenos pentru 10 ml soluție de clorură de sodiu 0,9%.
- Aminofilină (aminofilină) - blocant selectiv al receptorilor P1-purină ai membranelor cardiomiocitelor sensibile la adenozină. Prin blocarea receptorilor P1, aminofilina acționează ca un antagonist competitiv al adenozinei; inhibă fosfodiesteraza, contribuie la acumularea de cAMP, îmbunătățește inervația adrenergică, crește conductibilitatea sioatrială și AV. Deși nu există dovezi clare privind utilizarea aminofillinei în bradyaritmiile, administrarea ei în timpul CLL este posibilă în cazurile de asystolă sau bradicardie severă în absența unei reacții pozitive la administrarea de atropină și adrenalină, imposibilitatea sau ineficiența FORMULUI. Medicamentul se administrează intravenos la o doză de 240 mg cu 10 ml soluție de clorură de sodiu 0,9%.
Utilizarea dispozitivelor la efectuarea resuscitării cardiopulmonare avansate
Pentru a efectua CPR avansat, sunt necesare dispozitive medicale suplimentare (defibrilatoare, defibrilatoare-monitoare, defibrilatoare-monitoare cu unitate pentru efectuarea EX).
Defibrilatorul, monitorul defibrilator, este indispensabil pentru furnizarea asistenței medicale de urgență pentru SCD provocată de fibrilația ventriculară. Deoarece depinde de aceste dispozitive rezultatele de asistență medicală de urgență pentru fibrilație ventriculară, este necesar să avem o idee despre clasele și principalele caracteristici tehnice ale acestor dispozitive.
Clase de defibrilatoare
BCC utilizează defibrilatoare manuale externe non-automate (NRM), defibrilatoare externe automate (AVD), defibrilatoare externe automate cardioverter (ANKD); În plus, sunt instalate cardioverter-defibrilatoare implantabile (ICD) pentru a preveni SCD.
- Defibrilatoarele non-automate externe sunt proiectate pentru defibrilarea electrică a terapiei inimii și electropulsei de către personalul medical. NSD sunt principalele dispozitive "clasice" folosite pentru CPR în spitale și servicii de ambulanță. Este mai eficient să se utilizeze NSD în care, pe lângă un defibrilator, este instalată o unitate pentru a monitoriza ritmul cardiac, pentru înregistrarea ECG și o ECS. Când se utilizează NSD pentru resuscitare, este important să se ia în considerare forma pulsului electric generat de aceste dispozitive. Bateriile bipolare sunt mai eficiente decât impulsurile monopolar. Acest lucru se datorează în mare măsură faptului că impulsurile bipolare nu numai că depolarizează, dar și repolarizează miocardul. Probabilitatea deteriorării țesuturilor prin impulsuri bipolare cu aceeași energie este mai mică decât monopolar.
- Defibrilatoarele externe automate (AED) sunt proiectate pentru defibrilare de către personal medical și non-medical. AED sunt deosebit de relevante pentru îngrijirea medicală la domiciliu, deoarece aceste dispozitive (și cu o precizie foarte mare) determină necesitatea defibrilației electrice și a parametrilor acesteia. AED este necesar pentru echiparea tuturor instituțiilor medicale non-cardiologice, a tuturor echipajelor de ambulanță care lucrează fără medic, a tuturor echipelor de salvare. În același timp, este greu de recomandat echiparea AED pentru pompieri, ofițeri de poliție sau instalarea acestora în locuri unde oamenii sunt aglomerați (aeroporturi, gări, supermarketuri etc.), așa cum se obișnuiește într-o serie de țări străine.
- Defibrilatoarele externe cardioverter sunt proiectate pentru monitorizarea continuă, analiza ritmului cardiac și, dacă este necesar, pentru defibrilarea automată-cardioversie sau pentru lucrul într-un mod consultativ sau manual. Este recomandabil să le utilizați în spitalele de chirurgie cardiologică și cardiacă la pacienții cu risc foarte mare de fibrilație ventriculară (primele ore ale sindromului coronarian acut, vT instabil, pacienții internați pentru implantarea ICD). Nevoia de utilizare pe scară largă a ANKD la pacienții cu risc crescut de SCD este asociată cu faptul că, chiar și în centrele de cardiologie specializate, nu este întotdeauna posibil să se efectueze defibrilare manuală manuală în primele minute ale SCD.
- Implantabile defibrilatoare cardioverter. Activitatea ICD este aproape independentă de personalul medical care oferă servicii de urgență. Acestea sunt utilizate pentru profilaxia secundară la pacienții cu BCV și cu un risc foarte mare de deces subită.
Fibrilația și defibrilarea ventriculară
Recomandările actuale privind CPR ale Asociației Americane a Inimii (AHA), Consiliul European de Resuscitare (ERC) și Comitetul Internațional de Coordonare în Resuscitare (ILCOR) menționează că energia de descărcare pentru prima defibrilare cu impulsuri bipolare trebuie să fie între 150 și 200 J. În absența efectului primei descărcări, energia următorului ar trebui să fie de la 150 la 360 J. Atunci când se utilizează NSD cu o formă de puls monopolar, defibrilarea trebuie să utilizeze imediat evacuările maxime de energie (360 j)
Atunci când se lucrează cu NSD, este mai bine să se aplice o descărcare electrică după o confirmare electrocardiografică prealabilă a fibrilației ventriculare. Dacă imaginea clinică nu provoacă îndoieli serioase, pulsul pe arterele carotidei nu este determinat și există posibilitatea de a efectua repede defibrilarea, atunci este efectuată "orbește", fără a pierde timp pentru a efectua măsuri suplimentare de diagnosticare, înregistrarea ECG și începerea CPR.
Este mai convenabil să lucrați cu doi electrozi manuale, dintre care unul este așezat deasupra zonei de gravitate cardiacă, al doilea - sub clavicula dreaptă și dacă electrodul spinal este sub lama umerilor stângi. Șuruburile bine umezite cu soluție de clorură de sodiu 0,9% sunt așezate între electrozi și piele sau se folosesc paste conductive speciale. La momentul descărcării, electrozii sunt presați pe piept.
Măsuri de siguranță atunci când lucrați cu un defibrilator:
- urmați cu strictețe procedura de lucru cu un defibrilator;
- împiedicați apăsarea accidentală a butoanelor de control ale defibrilatorului;
- Nu atingeți conductele rețelei de apă, gaz sau de încălzire și, de asemenea, excludeți posibilitatea altor opțiuni de împământare pentru personalul care lucrează cu un defibrilator;
- exclude posibilitatea atingerii altor persoane la pacient în momentul aplicării descărcării;
- asigurați-vă că partea izolatoare a electrozilor și mâinile care lucrează cu un defibrilator sunt uscate.
După aplicarea imediat a descărcării sau după o scurtă perioadă de aritmii "post-conversie", alternând rapid, activitatea cardiacă se poate recupera. Dacă fibrilația ventriculară este conservată, atunci descărcarea se repetă cu o energie de 360 J cu o formă de impuls monofazic sau 150-360 J cu o formă puls bifazică.
În absența efectului, administrarea epinefrinei trebuie inițiată dacă medicamentul nu a fost administrat anterior. Două minute după administrarea de epinefrină și ținând un masaj închis la inimă și ventilație mecanică, se aplică oa treia descărcare electrică cu o energie de 360 J cu o formă de impuls monofazic sau 150-360 J cu o formă puls bifazică.
În absența unui rezultat, ele acționează conform următoarei scheme: medicament -\u003e masaj al inimii și ventilație mecanică timp de 2 minute -\u003e defibrilare cu o energie de 360 J cu o formă de impuls monofazic sau 150-360 J cu o formă puls bifazică.
- În primul rând, se efectuează defibrilarea după 2 minute de masaj închis la inimă și ventilație mecanică după administrarea intravenoasă de 300 mg amiodaronă.
- Dacă persistă fibrilația ventriculară, după 5 minute, amiodarona se administrează intravenos la o doză de 150 mg și după 2 minute de masaj închis și ventilație mecanică se repetă defibrilarea.
- Cu fibrilația ventriculară continuă, următoarea descărcare electrică se efectuează după 2 minute de masaj închis la inimă și ventilație mecanică după administrarea intravenoasă de lidocaină la o doză de 1,5 mg / kg.
- Dacă persistă fibrilația ventriculară, după 3 minute se repetă administrarea intravenoasă de lidocaină la aceeași doză și după 2 minute, masajul cardiac închis și ventilația mecanică a corpului se aplică o descărcare electrică.
- Cu fibrilația ventriculară continuă, defibrilarea se repetă după 2 minute de masaj cardiac închis și ventilație mecanică după administrarea intravenoasă de 1000 mg procainamidă (procainamină) cu 10 ml soluție de clorură de sodiu 0,9% și la pacienții cu hipomagneziemie inițială sau supradozaj de glicozide cardiace - după administrare intravenoasă 2 g de sulfat de magneziu cu 10 ml soluție de clorură de sodiu 0,9%.
- Dacă asistolia se fixează după defibrilare, prognosticul este de obicei sărac. În acest caz, continuarea CPR, epinefrina și atropina sunt administrate intravenos la fiecare 3-5 minute.
bradicardie
La pacienții cu bradicardie severă, ar trebui să se încerce ECM ventricular endocardic sau percutanat.
Dacă este imposibil să se efectueze un EX sau este ineficient, se administrează 0,5 mg atropină per 10 ml de soluție de clorură de sodiu 0,9% în interval de 3-5 minute înainte de efect sau doza totală atinge 0,04 mg / kg (medie 3 mg) .
- În cazul bradicardiei severe, care nu este inferior administrării de atropină, administrarea de epinefrină intravenos sub formă de perfuzie constantă (picurare sau perfuzie) este prezentată cu o creștere treptată a vitezei de perfuzare de la 2 la 10 μg / min până la atingerea ratei optime de contracție ventriculară.
- În aceste cazuri, administrarea intravenoasă a 240 mg de aminofilină (aminofilină) cu 10 ml de soluție de clorură de sodiu 0,9% poate fi eficientă.
Disociere electromecanică
Caracteristicile resuscitării depind de motivul care a determinat dezvoltarea.
Disocierea electromecanică asociată embolismului pulmonar. Este indicată terapia trombolitică. Dacă este imposibil să se utilizeze agenți trombolitici, se administrează intravenos 10 000 U heparină de sodiu per 10 ml soluție de clorură de sodiu 0,9%.
Alte cauze de disociere electromecanică.
- în cazul hipovolemiei, este indicată terapia cu perfuzie;
- hipoxie - hiperventilație;
- în caz de acidoză - hiperventilarea și administrarea intravenoasă de bicarbonat de sodiu;
- cu pneumotorax intens - toracocenteză;
- cu tamponadă cardiacă - pericardiocenteză.
Terminarea resuscitării
Este posibil să se rezilieze CPR numai în cazurile în care, folosind toate metodele disponibile, nu există semne de eficacitate în decurs de 30 de minute. Trebuie avut în vedere că este necesar să se înceapă numărătoarea nu de la începutul CPR, ci din momentul în care aceasta încetează să mai fie eficientă, adică după 30 de minute de inactivitate a inimii, a conștiinței și a respirației spontane.
Ruskin V.V.
Moarte cardiacă bruscă și resuscitare cardiopulmonară