Prolibrarea frunzelor de valve tricuspide. Prolapsul valvei mitrale: cauze, tipuri, simptome, diagnostic și tratament
Patologia cardiacă se referă la prolapsul valvei mitrale. Aceasta este o afecțiune în care are loc proeminența supapelor în cavitatea atrială. Rezultatul este o încălcare a circulației sângelui. Valvele sunt formațiuni din căptușeala interioară a inimii (endocard), care asigură mișcarea unidirecțională a sângelui. Sunt echipate cu clape. Când sângele umple camera următoare, acestea se închid. Prolapsul în absența tratamentului poate determina dezvoltarea insuficienței vasculare.
Prolaps bicuspid
Inima are următoarele valve:
- mitrală (bivalve);
- aortic;
- tricuspida;
- pulmonare.
Diagnosticul de PMK se face dacă procesul de umplere a inimii stângi este întrerupt. Cu această patologie, sângele este aruncat înapoi în atrium. Ventriculul stâng nu este complet umplut. Această boală duce la o scădere a debitului cardiac și deteriorarea aportului de sânge către organe. Din ventriculul stâng începe cercul mare.
Valva mitrală a inimii este formată din două frunze. Sunt situate între atriul stâng și ventriculul stâng. Prolapsul poate fi congenital. Aceasta provoacă o prevalență ridicată a acestei boli la copiii cu vârsta cuprinsă între 7-15 ani. Această patologie este diagnosticată la 2-16% dintre pacienți. Adesea adulții sunt bolnavi. Rata lor de prevalență ajunge la 10%. Mai des femeile de 35-40 de ani sunt bolnave.
Principalii factori etiologici
Prolapsul valvei mitrale se dezvoltă din mai multe motive. Factorii cei mai importanți sunt:
- displazie congenitală a țesutului conjunctiv;
- dezvoltarea anormală a supapelor;
- infecții anterioare în timpul sarcinii (ARVI);
- preeclampsie;
- factori profesionali nocivi

Această boală congenitală face parte din sindroamele Marfan și Ehlers-Danlos, precum și arahnodactilie. La adulți, se dezvoltă o formă secundară de prolaps. Poate fi cauzată de boli coronariene (atac de cord, angină), reumatism, cardiomiopatie, miocardiodistrofie. Riscul de prolaps crește cu patologia endocrină (hipotiroidism), leziuni toracice, distonie vegetativă.
Următoarele tulburări joacă un rol în dezvoltarea acestei patologii:
- lipsa de magneziu;
- schimbarea metabolismului;
- încălcarea sistemului nervos.
Severitatea patologiei
Trebuie să știți nu numai ce este un prolaps, ci și clasificarea acestuia. În funcție de rezultatele ecografiei inimii, există 3 grade de severitate a acestei patologii. Baza este dimensiunea zonei prolabate. La gradul 1, cana se schimbă 3-6 mm. Această afecțiune nu duce la tulburări hemodinamice severe.
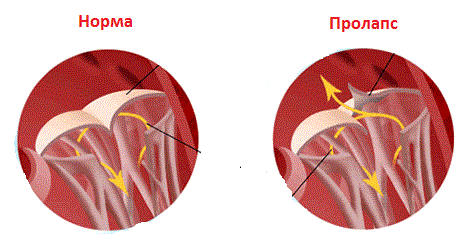
Un prolaps de valvă mitrală este o modificare anatomică a cuspilor și a aparatului musculo-ligamentar, care este exprimat în tonuri reduse, înclinarea. Ca urmare, există o încălcare a scopului funcțional: o închidere liberă a orificiului atrioventricular stâng în timpul sistolei ventriculare.
Tratamentul prolapsului valvei mitrale depinde de cauzele identificate ale anomaliilor structurale și determină gradul de influență asupra fluxului sanguin. Patologia a devenit o realizare a utilizării pe scară largă în diagnosticul echipamentului cu ultrasunete pentru boli de inimă. Imperfecțiunea supapelor se găsește la 1/5 din persoanele perfect sănătoase.
Majoritatea pacienților nu prezintă simptome tipice. În unele cazuri, atunci când prolaps, există atacuri de aritmie, dureri în zona inimii. Pentru a confirma conexiunea, pacientul trebuie să identifice și să excludă diverse boli care afectează endocardul.
Valoarea structurii și funcției valvei mitrale
Studiul diferitelor variante ale prolapsului a dus la concluzia că ar trebui atribuită trăsăturilor înnăscute ale dezvoltării camerelor inimii. Robinetul este format din clape frontale și spate. Acestea sunt atașate de peretele inimii cu ajutorul unor fire subțiri de coarde. Împreună, aceste structuri asigură închiderea strânsă a orificiului atrioventricular în timpul sistolei ventriculului stâng. Această acțiune previne fluxul de sânge în atriul stâng.
Clapeta din față își pierde adesea tonul și încetinirea. Sub presiune mare de sânge în cavitatea ventriculului, supapele nu închid complet mesajul în atrium. Prin urmare, o parte din fluxul se întoarce (procesul de regurgitare).
Tablou cu ultrasunete de regurgitare mitrală
Definiția existentă a mărimii de trei grade a proeminenței valvelor (de la 5 mm la 10 sau mai mult) este în prezent irelevantă atunci când se decide tratamentul. Cardiologii sunt mult mai interesați de volumul porțiunii inversate de sânge. Aceasta este partea care „nu primește” aorta și nu participă la circulația sângelui. Cu cât volumul rezidual este mai mare, cu atât efectul prolapsului este mai accentuat.
În cele mai multe cazuri, nu apar tulburări circulatorii grave periculoase.
Ce trebuie tratat?
Întrucât se dovedește că valva mitrală în sine nu dăunează, tratamentul poate viza următoarele domenii:
- terapia vegeto-nevroză, scăpându-se de frică după dezvăluirea prolapsului;
- tratamentul endocarditei, afecțiuni cardiace reumatice, ducând la modificări similare în valvă;
- tratarea la timp a fenomenelor inițiale de insuficiență cardiacă, aritmii în cazurile de decompensare a bolilor;
- eliminarea țintită a modificărilor brute ale valvei pentru a preveni progresia eșecului circulator.
Trebuie tratat prolapsul congenital?
În timpul examinării se găsesc modificări congenitale (primare). Cel mai adesea, acestea sunt caracteristici nepericuloase ale structurii țesutului conjunctiv, care sunt moștenite. Nu afectează dezvoltarea ulterioară a copilului.
Însă pediatrii recomandă să acorde atenție patologiei funcționale concomitente a sistemului nervos, care se exprimă în distonie vasculară. Este simptomele unui profil neurologic care apar deasupra și rămân la un adult.
În aceste cazuri, dorința pacientului de a continua cu tratamentul prolapsului valvei mitrale este eronată, deoarece medicamentele care afectează inima nu sunt necesare în terapie și chiar dăunătoare. Este necesară o explicație a relației de cauzalitate și adecvarea utilizării agenților care afectează sistemul nervos central.
Persoanele cu prolaps congenital nu trebuie să limiteze efortul fizic. Dorința de a se implica în sporturi profesionale va necesita consultări suplimentare cu un medic și efectuarea testelor de stres. Nu recomandăm diferite tipuri de lupte, sărituri în lungime și înălțime (sarcina asociată cu smucituri ascuțite ale corpului).

Copiilor li se recomandă să se implice în exerciții fizice, înot, participarea la jocuri în aer liber
Ce să faci atunci când deteriorarea sănătății?
În prezența bătăilor inimii, dureri dureroase în inimă, insomnie, iritabilitate, dar rezultate normale ale ECG și ecografie:
- este necesară organizarea unui mod de odihnă, este mai bine să abandonați munca pe tura de noapte;
- ar trebui să înceteze să ia cafea, băuturi alcoolice, ceai tare, condimente calde, murături;
- este recomandat tratamentul cu remedii populare cu un efect ușor calmant (tincturi și decocturi de rădăcină valeriană, coaja de mamă, salvie, păducel, ceai din plante cu mentă și balsam de lămâie), puteți utiliza medicamente gata preparate de la farmacie (Novo Passit, Pustyrnik forte) sau să le preparați singuri;
- excitarea sistemului nervos este îndepărtată prin medicamente care conțin magneziu (Magnerot, vitamina B 6).
Dacă examinarea arată astfel de modificări pe ECG ca afectarea metabolismului miocardic, modificări ale proceselor de repolarizare, aritmie de tip ventricular, prelungirea intervalului Q-T, atunci pacienții li se prescriu:
- terapie fizică;
- băi cu oxigenare, decoct de ierburi;
- psihoterapie cu un specialist, dezvoltarea autoformării;
- tehnici de fizioterapie (electroforeza zonei gâtului cu brom);
- masaj la spate și coloanei cervicale;
- acupunctura.

Calmează atât nervii cât și inima
Terapia medicamentoasă a afecțiunilor concomitente în miocard
În plus față de tonic și sedative, conform mărturiei unui medic prescrie medicamente pentru îmbunătățirea metabolismului în celulele miocardului:
- carnitină,
- Vitalayn,
- Tyson,
- Panangin sau Asparkam,
- Coenzima Q,
- Riboksin.
Trebuie menționat că aceste medicamente nu au o bază de confirmare suficientă pe rezultatele utilizării. Cu toate acestea, pacienții le consideră eficiente. Se recomandă utilizarea cursurilor continue timp de 2-3 luni.
Pentru aritmii, medicul prescrie beta-blocante slabe într-o doză mică.
Procedurile medicale sunt efectuate sub controlul studiilor ECG. Terapia de mai sus are ca scop compensarea tulburărilor vegetative și cardioeurotice, dar nu se aplică valvei mitrale în sine.
Terapia pentru prolaps cauzată de boli inflamatorii
Pacienților cu prolaps valva mitrală li se recomandă evitarea răcelilor, tratarea întotdeauna a anginei, monitorizarea reabilitării focarelor cronice ale inflamației (dinți carioși, sinuzită, adezită, boli ale tractului urinar și altele). Cert este că orice vatră adormită înainte de timp poate provoca rapid endocardită. Ventilele clapete fac parte din endocard și suferă în același timp de această boală.
Prolapsa de origine endocardică se referă la leziuni secundare, nu este asociată cu modificări congenitale, depinde complet de cursul bolii principale. Apariția prolapsului în imaginea ecografică în astfel de cazuri indică tranziția inflamației la prospectele valvulelor, începutul formării bolilor de inimă.
Volumul de regurgitare are o semnificație dinamică: creșterea acesteia confirmă atacul neobservat al carditei reumatice, care se desfășoară lent. În tratamentul unor astfel de cazuri este necesar:
- utilizați antibiotice (Penicilină, Bitsilină) sau din grupuri de rezervă în conformitate cu regimurile maxime;
- aplicați terapia antiinflamatoare cu agenți hormonali și non-hormonali.
Scopul principal este stoparea distrugerii endocardului.
Tratamentul prolapsului cauzat de alte cauze
Prolapsul valvei mitrale se poate forma cu distensie severă (dilatare) sau hipertrofie ventriculară stângă. Astfel de modificări apar în cazul cardiomiopatiei, hipertensiunii arteriale, cu infarct miocardic extensiv (mai ales cu rezultatul în anevrismul peretelui).
Pacientul prezintă simptome de decompensare cardiacă, apare:
- slăbiciune
- scurtarea respirației
- umflare,
- durere în inimă atunci când se mișcă.
Poate să apară aritmie severă.
În tratamentul medicamentelor utilizate:
- dilatarea arterelor coronare;
- reducerea consumului de oxigen miocardic;
- medicamente antiaritmice;
- diuretic și glicozide cardiace.
Toate medicamentele sunt prescrise de către medic în fiecare caz în parte.
În cazul rănilor toracice, prolapsul acut se poate dezvolta în legătură cu separarea firelor care fixează frunzele valvei. Pacientul, pe fondul durerii severe, are respirație scurtă și semne de insuficiență cardiacă acută. Tratamentul constă numai într-o operație de urgență cu apăsarea valvei.
Când se utilizează metoda chirurgicală?
Abordările chirurgicale pot fi de două tipuri:
- fixarea cuspilor tăiați (închiderea firelor de coarde, crearea unui mecanism de reținere a cuspelor);
- Înlocuirea valvei pe o proteză artificială.
Indicații pentru tratamentul chirurgical:
- terapia cu endocardită fără succes cu antibiotice și diverse medicamente antiinflamatoare;
- insuficiență circulatorie stadiul 2B, incapacitatea de utilizare sau lipsa rezultatelor din utilizarea glicozidelor cardiace, diuretic;
- atacuri repetate de fibrilatie atriala;
- dezvoltarea hipertensiunii arteriale pulmonare.

O valvă mitrală artificială este cusută împreună cu un inel care împiedică cicatrizarea orificiului dintre atrium și ventricul.
Există indicatori standard ai tulburărilor circulatorii, pe care medicii sunt îndrumați să decidă dacă operația este convenabilă:
- flux de regurgitare mai mare de 50%;
- fracție de ejecție reziduală mai mică de 40%;
- creșterea presiunii în artera pulmonară este mai mare de 25 mm Hg;
- o creștere a volumului cavității ventriculului stâng în timpul relaxării diastolice de 2 ori sau mai mult.
Caracteristici ale tratamentului prolapsului la copii
În copilărie, modificările valvei mitrale pot fi detectate din întâmplare, combinate cu o încălcare a structurii altor valve, malformații congenitale. Cel mai adesea, aceste schimbări apar favorabil. Copilul trebuie protejat de boli infecțioase acute. Observarea clinică de către un cardiolog de 2 ori pe an va demonstra o dezvoltare suplimentară a patologiei și necesitatea tratamentului preventiv.
Dacă prolapsul este detectat în timpul sarcinii?
Modificările valvei mitrale sunt detectate în timpul examinării la gravide. De obicei erau din copilărie, dar nu deranjau și nu necesitau niciun diagnostic.
Viitoarea mamă ar trebui să fie liniștită: prolapsul nu amenință copilul și cursul sarcinii. Este un alt lucru dacă sunt detectate în același timp patologie cardiacă, reumatism sau boli grave.
În orice caz, obstetricienii consideră aceste schimbări în planificarea muncii, în tratamentul profilactic la gravide.
Persoanele cu prolaps de valve mitrale ar trebui să înțeleagă că gradul de regurgitare recurentă în timpul vieții poate varia. Prin urmare, este necesar să fie supus unui examen anual și să respecte cerințele medicului pentru tratamentul preventiv al bolilor asociate.
Valva mitrală este una dintre cele patru valve cardiace care reglează presiunea în camere și menține direcția corectă a fluxului de sânge. Este format din două valve și este situat între ventriculul stâng și atriul stâng. Se întâmplă ca una sau ambele valve să emită în atriul stâng, iar acest lucru duce la închiderea incompletă. Ca urmare, sângele din ventriculul stâng intră nu numai în aortă, dar o parte din acesta se întoarce în atriul stâng. Amplasarea cuspilor este prolapsul valvei mitrale, iar mișcarea inversă a sângelui se numește regurgitare.
Aceasta este una dintre cele mai frecvente anomalii ale aparatului de supapă, care este detectată de obicei din întâmplare în timpul unei examinări din alt motiv. De regulă, acest lucru apare cu ultrasunetele inimii, ceea ce vă permite să determinați gradul de prolaps și volumul de regurgitare.
clasificare
Conform clasificării internaționale - ICD-10 - se acceptă separarea prolapsului valvei mitrale după origine. Există principii, care nu sunt asociate cu nicio patologie și secundare, care este o complicație a unei alte boli.
Prolapsul primar este mut și auscultator. Forma silențioasă nu se manifestă și se detectează doar prin ecocardiografie. În al doilea caz, simptomele sunt pronunțate.
Se obișnuiește să se indice locația defectului: clapeta din față, clapeta din spate sau ambele. Mai des proeminează peretele frontal al valvei.
Există trei grade de prolaps:
- Prolapsul valvei mitrale 1 grad - proeminență ușoară a supapelor - până la 6 mm.
- Cu - de la 6 mm la 9 mm.
- Cu prolaps 3 grade - mai mult de 9 mm.
Gradul de bombă al supapelor nu arată nivelul de regurgitare. Cardiologii în predicția și prescrierea tratamentului, de regulă, sunt ghidați de cantitatea de regurgitare, adică de cantitatea de sânge care a revenit în atriul stâng.
A fost adoptată o clasificare separată a prolapsului valvei mitrale în funcție de nivelul de regurgitare, care poate să nu corespundă gradului de proeminență a valvelor:
- Când jetul ajunge în valve.
- La a doua - sângele ajunge la mijlocul atriului stâng.
- La a treia - debitul ajunge la peretele posterior al atriului.
Prolapsul minor apare la 20% dintre persoanele sănătoase și de obicei nu progresează.. În cazul prolapsului valvei mitrale cu sau fără regurgitare de gradul 1, simptomele și plângerile sunt de obicei absente. În acest caz, defectul nu duce la afectarea circulației sângelui, nu reprezintă o amenințare la adresa sănătății și nu necesită tratament. O persoană poate trăi o viață lungă și nici măcar nu poate suspecta prezența sa.
De ce apare?
Prolapsul valvei mitrale este mai des congenital. Dar pot exista și alte cauze ale apariției sale.
Prolaps congenital
Se dezvoltă atunci când țesutul conjunctiv este slăbit de la naștere, din care constă valva cardiacă. În acest caz, clapele se întind mai repede și coardele care le țin se extind. Drept urmare, pliante de valvă mitrală se înfundă și se închid bine. Prolapsa se poate dezvolta în boli genetice precum boala Ehlers-Danlos și sindromul Marfan.
În cazul prolapsului congenital, de obicei nu există simptome. Este imposibil să considerăm că este periculos pentru sănătate, prin urmare, tratamentul nu este prescris. Un astfel de fenomen este mai degrabă considerat ca o trăsătură a organismului și nu ca o patologie.
Prolapsul achiziționat
Dezvoltarea acestei anomalii pe fondul altor boli este destul de rară. Următoarele boli au ca rezultat prolapsul valvei mitrale, în care structura aparatului de supapă este perturbată:
- Febră reumatică sau reumatism. Dezvoltarea prolapsului este asociată cu inflamația țesutului conjunctiv. Se observă mai ales la copii, de regulă, după ce a suferit o durere în gât sau o scarlatină, urmată de o complicație sub formă de febră reumatică acută. Există umflături, roșeață și durere în zona articulațiilor mari, rigiditate dimineața.
- și boala coronariană - cauze ale prolapsului la vârstnici. Apariția sa se datorează aportului de sânge slab la mușchii papilari și rupturii corzilor care țin valvele și își reglează activitatea. De obicei, pacienții merg la medic cu plângeri de respirație, oboseală, dureri la inimă.
- Hipertrofic și.
- Boli degenerative și inflamatorii ale miocardului și endocardului.
- Deshidratare (deshidratare).
- Hipertensiune arterială pulmonară.
- Patologii endocrine, cum ar fi hipertiroidismul.
- Leziune toracică. În același timp, sunt posibile pauze de coarde, ceea ce duce la prolaps. În acest caz, este necesar un tratament obligatoriu, altfel prognosticul poate fi slab.
diagnosticare
La declararea diagnosticului „un prolaps valvular mitral” efectuează cercetări cu instrumente. Decisive sunt semnele de diagnostic identificate prin ecocardiografie și ascultare.
Când ascultați pentru a detecta murmuri sistolice, însoțite de clicuri sistolice.
Cea mai eficientă metodă pentru diagnosticarea prolapsului valvei mitrale este o ecografie a inimii, care oferă o imagine completă: atât volumul de sânge aruncat în ventriculul stâng, cât și gradul de proeminență a valvei.
În plus, puteți atribui un ECG pentru a detecta posibile modificări ale activității inimii asociate cu edemul valvei mitrale.
În plus, se folosesc radiografii toracice și fonocardiografie.
Este necesar să se efectueze diagnostice diferențiale cu defecte cardiace (congenitale și dobândite), endocardită bacteriană, miocardită, cardiomiopatii. Este important să distingem prolapsul de congenital sau secundar.
În ultimii ani, a existat o detectare mai frecventă a prolapsului valvei mitrale, iar acest lucru se datorează introducerii ecocardiografiei, ceea ce permite detectarea chiar a formelor asimptomatice.
simptome
Semnele prolapsului valvei mitrale pot fi diferite, în funcție de cauzele apariției și gradului de regurgitare.
Adesea, în cazul prolapsului congenital, există tulburări în sistemul nervos, și anume distonii vegetative. Semnele sale sunt uneori confundate cu manifestări ale prolapsului. Acestea pot fi:
- dureri de cap, ca în cazul migrenelor;
- lipsa respirației;
- slăbiciune generală;
- scăderea performanței fizice;
- atacuri de panică;
- stare slabă;
- schimbări de dispoziție.
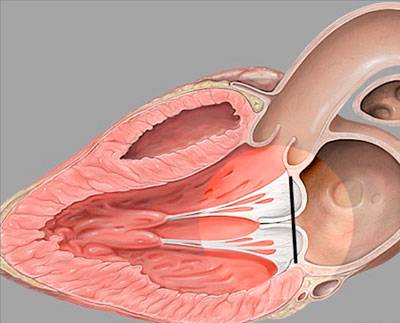
Cuzine de supapă bombate
Persoanele cu afecțiuni congenitale ale cordoanelor de valvă mitrală datorită dezvoltării afectate a țesutului conjunctiv au statura înaltă, mușchii subdezvoltate și se dezvoltă subțire.
Cea mai frecventă plângere cu această anomalie a valvei mitrale este considerată o durere compresivă sau înjunghiată în inimă, care nu durează mai mult de 5 minute. Apare de obicei în repaus, repetat de mai multe ori în timpul zilei. Poate crește cu inspirația și stresul emoțional, dar nu este asociat cu activitatea fizică. Dimpotrivă, în timpul exercițiului fizic, durerea dispare.
Dacă apariția prolapsului este o consecință a febrei reumatice acute, care s-a dezvoltat ca o complicație după o durere în gât, sunt prezente următoarele simptome:
- pasivitatea și letargia copilului, oboseala, abandonarea jocurilor în aer liber;
- scurtarea respirației chiar și cu exerciții fizice moderate;
- palpitații cardiace;
- amețeli.
Dacă bombardarea pliantelor de valve mitrale este asociată cu boli coronariene sau infarct miocardic, atunci reclamațiile sunt:
Dacă cauza prolapsului valvei mitrale este o leziune în piept, atunci pacientul prezintă:
- palpitații cardiace;
- defecțiune a inimii;
- slăbiciune;
- uneori tuse cu spută roz.
efecte
Complicațiile prolapsului valvei mitrale sunt rare. Sunt posibile în cazul unui defect de naștere dobândit și sever. Printre ele se numără:
- în care o cantitate semnificativă de sânge cade înapoi în atriul stâng. Se caracterizează prin scurtarea respirației, tuse, oboseală, slăbiciune generală. Se tratează chirurgical: se realizează protezarea valvei sau reconstrucția plastică.
- Endocardita infecțioasă este o boală inflamatorie a valvei cardiace. Apariția sa se datorează faptului că supapa devine mai puțin rezistentă la acțiunea microbilor în timpul dezvoltării prolapsului. Odată cu această complicație, temperatura corpului crește, apar dureri la nivelul articulațiilor, slăbiciune și bătăi inimii. Această boală este considerată severă și este tratată în spital.
- Tulburarea ritmului cardiac se manifestă prin întreruperi în activitatea inimii, amețeli, slăbiciune și, în cazuri rare, leșin. Prescrie medicamente antiaritmice.
Contraindicații
De obicei, prolapsul valvelor mitrale nu necesită nicio restricție în ceea ce privește educația fizică și sportul. Când forma de auscultare a permis educația fizică, dar ar trebui să evitați săriturile și alergarea. Cu regurgitare severă și prezența unor nereguli în activitatea inimii, există contraindicații în ceea ce privește efortul fizic: în acest caz, terapia de exerciții este prezentată cu o selecție individuală de exerciții.
perspectivă
Prognosticul pentru prolapsul valvei mitrale este în general favorabil. Cel mai adesea există un prolaps de 1 sau 2 grade cu regurgitare mică sau deloc. Simptomele și problemele de sănătate nu sunt de obicei, majoritatea persoanelor cu acest sindrom în tratament și observație nu au nevoie.
Inima umană este cel mai important organ al corpului, oricare dintre patologiile sale reprezintă o amenințare la adresa sănătății. Diagnosticul târziu al bolii poate avea consecințe grave, de aceea este important să se poată recunoaște la timp semnele unei afecțiuni în curs de dezvoltare. Prolapsul valvei cardiace nu este neobișnuit, dar această boală are și anumite simptome.
Ce este prolapsul
La om, inima este formată din patru camere - două atrii, două ventricule. Pentru mișcarea progresivă a sângelui prin corp într-o singură direcție în inimă sunt valve care nu permit schimbarea direcției. În dreapta este o valvă tricuspidă, în stânga - valva mitrală a inimii sau bicuspidă. Acesta din urmă are două clapete moi - anterior și posterior, a căror închidere și deschidere este realizată de mușchii papilari.
O valvă mitrală are două variații care îi afectează funcția: eșecul sau stenoza. În cel de-al doilea caz, apare un obstacol inutil în calea sângelui, iar în primul caz - o parte semnificativă a acestuia ajunge din nou în cavitatea atrială. Prolapsul, sau prolapsul, este un tip frecvent de schimbare a prospectelor, care apare pe fondul insuficienței valvei mitrale.
Prolapsa valvei mitrale 1 grad apare cu încălcarea dezvoltării țesutului conjunctiv. Foldurile devin mai maleabile, apăsând cu contracție ventriculară în cavitatea atrială. Un anumit volum de sânge este returnat, acest lucru duce la o scădere a fracției de ejecție. Insuficiența valvei mitrale se măsoară în funcție de volumul de regurgitare (întoarcerea sângelui), și prolaps - abaterea valvelor. La proeminență de 1 grad, acesta este compus, de regulă, de 3-6 mm.
PMK 1 grad cu regurgitare
Prolapsul cuspului anterior al valvei mitrale 1 grad poate fi de două tipuri: fără regurgitare și cu acesta. În momentul în care ventriculul stâng se contractă, sângele intră în aortă, iar unele - în atriul stâng. De regulă, prolapsul este foarte rar însoțit de un volum mare de regurgitare, ceea ce indică posibilitatea unor complicații grave. În situații extreme, cantitatea de sânge din atrium poate crește. În astfel de cazuri, este necesară o corecție care implică o intervenție chirurgicală.
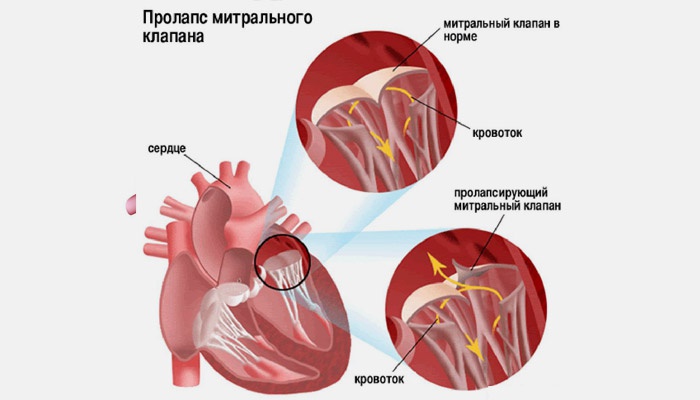
Diagnosticul de PMK
Suspiciunile de prolaps al valvei mitrale 1 grad pot apărea atunci când un simplu sondaj a pacientului pentru reclamații, ascultând bătăile inimii cu un stetoscop. Regurgitarea nu are adesea un zgomot evident, pronunțat, prin urmare, pentru a-l determina, este necesar să se efectueze studii mai precise. De regulă, se folosește cardiografia ECHO, care ajută la judecarea funcționării valvei și a stării acestora.
Cercetarea Doppler va ajuta la estimarea volumului și vitezei cu care sângele se întoarce în atrii. ECG este utilizat ca instrument suplimentar de diagnosticare, deoarece nu poate reflecta complet modificările caracteristice prolapsului valvului mitral cu 1 grad. Adesea apar suspiciuni în timpul electrocardiogramei la verificarea activității inimii.
Cauzele insuficienței valvei mitrale
PMK 1 grad este împărțit în congenital sau dobândit. Printre principalele cauze ale celui de-al doilea tip se numără următoarele:
- Boala cardiacă ischemică. Afectează mușchii coardei, papilari, care sunt capabili să se rupă în timpul unui atac de cord.
- Leziuni reumatice. Se dezvoltă ca reacție autoimună la anumite tipuri de streptococi. Se caracterizează prin deteriorarea paralelă a îmbinărilor și a altor valve.
- Leziuni traumatice care duc la manifestări mai accentuate.

simptome
Manifestările simptomatice ale valvei mitrale de gradul 1 sunt simptome ușoare, uneori sunt complet absente. O persoană se plânge uneori de durere în partea stângă a pieptului, dar nu vor fi asociate cu ischemia miocardică. Durata atacurilor ajunge la câteva minute, dar uneori până la o zi. În acest caz, relația cu activitatea fizică, sportul este absent. Există o exacerbare a stării în timpul experiențelor emoționale. Alte simptome principale ale MVP includ:
- amețeli, dureri de cap frecvente;
- constricția respirației, senzația de lipsă de aer;
- pierderea nerezonabilă a conștiinței;
- tulburări ale ritmului cardiac (oricare);
- o ușoară creștere a temperaturii fără prezența bolilor infecțioase;
- simptome ale distoniei vegetativ-vasculare (uneori).
Insuficiența valvei mitrale 1 grad

Prolapsul valvei mitrale poate fi însoțit de unele complicații. Principala dezvoltare posibilă a bolii poate fi eșecul MK. Se caracterizează prin închiderea incompletă a valvelor cu o contracție a inimii, ceea ce duce la regurgitarea mitrală. Cu modificări evidente ale funcției valvei mitrale, poate apărea insuficiență cardiacă.
În timpul sarcinii
În timpul transportului copilului cu prolaps valvular mitral, fără complicații sub formă de regurgitare, nu se observă dezvoltarea patologiilor la făt. Dacă aveți un PMK înainte de a planifica sarcina, trebuie să informați cu siguranță medicul curant despre prezența bolii, pentru a consulta un specialist (cardiolog). În cazul prezenței regurgitării, medicul trebuie să observe fetița pe toată durata sarcinii, pentru a observa posibile încălcări ale muncii inimii.
Observarea medicului este asociată cu o altă posibilă complicație a gradului MVP 1 - gestoza. Odată cu dezvoltarea sa, există o furnizare insuficientă de oxigen la făt, care determină întârzierea creșterii, crește probabilitatea debutului travaliului prematur la o femeie. Experții recomandă ca în această variantă a bolii să fie efectuată o cezariană. Acest lucru va duce la un risc minim în timpul nașterii.
La copii
Această boală cardiacă este mai frecventă la copil, cel puțin - la adulți. Cele mai predispuse la fetele bolii. De regulă, este o patologie congenitală, care este provocată de structura imperfectă a țesutului conjunctiv. Din această cauză, există o modificare a bazei cuspelor de valuri mitrale, care oferă rigiditate structurii. La copii, simptomele PMK de gradul I se manifestă diferit. Cineva nu simte deloc simptomele, în altele sunt pronunțate.
Aproape 30% dintre adolescenți, dacă se găsește prolaps valvular mitral, sugerează durere în piept. Cu toate acestea, de fapt, diverse motive o pot provoca, dintre care cele mai frecvente includ:
- suprasolicitare fizică;
- stres emoțional;
- coarde excesiv întinse;
- înfometarea cu oxigen.
Același număr de copii se plâng de palpitații cardiace. În multe cazuri, adolescenții care stau la un monitor de calculator, evitând sportul, simt oboseala rapidă. Adesea, acești copii au o respirație scurtă în timpul lucrărilor fizice sau la orele de educație fizică. Copiii cu MVP de gradul întâi au simptome neuropsihologice. Adesea schimbă starea de spirit, există agresivitate. Cu experiențe emoționale puternice, un leșin scurt este posibil.
Cum se vindecă prolapsul valvei mitrale

Când PMK nu este întotdeauna necesar tratament specific, cu o astfel de boală poate lua armata. Acest lucru se aplică copiilor care, atunci când sunt depistați la prolaps ecografic, nu prezintă simptome ale bolii. Aceștia sunt capabili să facă tot ceea ce fac copiii sănătoși; o contraindicație a bolii va deveni doar pentru sporturi profesionale. În cazul simptomelor evidente ale PMH, acestea trebuie tratate pentru a ameliora simptomele sau pentru a elimina complet.
Pentru fiecare pacient, medicul trebuie să prescrie un curs individual de terapie, mijloace adecvate, dintre care cele mai populare sunt:
- Beta blocante. Ajutați la manifestarea aritmiei, tahicardiei;
- Calmant (sedative). Ajută să facă față problemelor sistemului nervos autonom.
- Anticoagulantele. Rareori prescrise: necesare doar în prezența trombozei.
- Medicamente care îmbunătățesc alimentația miocardului. Acestea includ Magnerot, Panangin, Riboxin, medicamentele conțin electroliți care îmbunătățesc funcționarea inimii.
Pentru a evita complicațiile periculoase ale MVP, trebuie optimizat modul de viață, eliminarea tensiunii nervoase, oboseala cronică. Va fi util:
- menține un stil de viață activ la un nivel acceptabil;
- observa modul de lucru, odihnește-te, mergi la culcare la timp;
- vizitați sanatorii specializate pentru proceduri generale de întărire, acupunctură, masaj;
- efectuați remedii populare din plante medicinale: perfuzii recomandate în special de salvie, coacăze, sunătoare și păducel.
Video: inimi PMK
Ce este și cum este periculos? Prolapsul valvei mitrale (MVP) este o patologie destul de comună a valvei cardiace.
Uneori această boală este numită „sindrom de clic și zgomot”, din cauza sunetelor caracteristice pe care le face valva cardiacă în timpul funcționării.
Medicii sunt departe de a fi în mod neechivoc legat de această patologie. Pe de o parte, prognosticul PMK este destul de favorabil, dar cu boli cardiace concomitente, PMK poate duce la unele complicații.
Ce este o supapă cardiacă?
Pentru a înțelege mai bine esența prolapsului valvei mitrale, este necesar să înțelegem scopul valvelor cardiace și structura lor. Într-un sens general, supapa inimii este pliuri interne sau plăci care asigură un flux sanguin unidirecțional.Inima este formată din patru camere: atriul dreapta și stânga, ventriculul drept și cel stâng. Între atrii și ventriculele sunt patru valve, fiecare dintre acestea asigurând direcția fluxului de sânge într-o anumită direcție.
Valva mitrală este situată între atriul stâng și ventriculul stâng al inimii. Este o supapă cu două frunze, adică formată din două valve, care împiedică sângele să intre în atriul stâng în timpul contracției (sistolei) ventriculului stâng.
Cum funcționează supapele în normal și prolaps?
În timpul funcționării normale a oricărei valve, sângele intră în ventricule sau atrii fără nici o dificultate. Valvele sănătoase nu trebuie îngustate, ceea ce este tipic în cazul stenozei. De asemenea, acestea nu trebuie să treacă sângele înapoi în atrium, care este caracteristic insuficienței valvei.Odată cu prolapsul valvei mitrale, se produce o încălcare a structurii sale. Această încălcare este exprimată prin faptul că una dintre supapă lasă îndoituri sau bombă în zona atriumului. Acest lucru duce la faptul că, în timp ce reducerea ventriculului sângelui se repezește în atrium.
Dacă cantitatea de sânge de retur este mică, atunci, de obicei, patologia nu afectează în niciun fel starea de bine a persoanei și, mai des, nu are nevoie de tratament. Dar dacă patologia este extinsă, iar cantitatea de sânge de retur este mare, atunci este necesar un diagnostic atent, o terapie și, în unele cazuri, un tratament chirurgical.
De remarcat faptul că PMK este împărțit în:
- primar
- secundar.
PMH secundar apare pe fondul diferitelor boli, de exemplu, pe fondul lupusului eritematos sistemic, boli coronariene, cardiomiopatie, insuficiență cardiacă congestivă, febră reumatică etc.
Simptomele prolapsului valvei mitrale
 Prolapsul valvelor mitrale se găsește cel mai adesea la copiii și adolescenții cu vârste cuprinse între 7 și 15 ani, precum și la adulții sub 30 de ani.
Prolapsul valvelor mitrale se găsește cel mai adesea la copiii și adolescenții cu vârste cuprinse între 7 și 15 ani, precum și la adulții sub 30 de ani. Mai mult, cazurile de MVP la femei sunt diagnosticate de două ori mai mult decât la bărbați, iar la copii și adolescenți diferența nu este foarte accentuată.
Mai mult de jumătate din persoanele cu PMH niciun simptom specific. Prolapsul este astfel diagnosticat din întâmplare și, în cele mai multe cazuri, nu necesită tratament sau observare constantă.
Simptomele obișnuite ale prolapsului valvelor mitrale pot fi considerate dureri moderate sau un sentiment de disconfort la nivelul toracelui, a cărui apariție este de obicei asociată cu activitatea fizică a unei persoane, stresul psiho-emoțional sau suprasolicitarea. De asemenea, medicii identifică relația MVP cu o predispoziție la răceli, dureri în gât și.
Ținând cont de faptul că femeile sunt mai des decât bărbații suferă de PMH, atunci manifestările lor clinice sunt mai pronunțate. Astfel, femeile pot suferi de greață și, în cazul unui stres fizic sau emoțional sever care se învecinează cu o supraestracție, poate apărea o criză vegetativă.
Un simptom comun al PMH este, care este exprimat în palpitații cardiace, o senzație de zdruncinături și întreruperi în activitatea inimii. O astfel de afecțiune decurge din entuziasm, activitate fizică sau consumul de ceai tare, cafea și băuturi energizante. În plus, sindromul QT alungit apare în 25% din cazuri, care însă se manifestă foarte rar.
Un simptom comun foarte luminos al MVP este o varietate de tulburări psiho-emoționale. Adesea, pacienții solicită ajutor medical tocmai din cauza unor astfel de abateri. Cele mai frecvente sunt stările depresive cu părtinire în experiențele hipocondriace. O persoană este bântuită de tristețe, indiferență față de iritanții externi, dorul nejustificat și uneori anxietate și iritabilitate excesivă.
Oboseala generală și slăbiciunea, care însoțesc adesea aceste afecțiuni, trec după o scurtă odihnă. Uneori, o persoană poate simți o înrăutățire a stării seara, ceea ce se explică prin dezvoltarea senesthopatiei - un sentiment dureros și neplăcut la suprafață sau în interiorul corpului, în organe, fără un motiv obiectiv.
După cum se poate observa, există destul de multe simptome ale MVP și este imposibil să se distingă mai multe simptome specifice care ar indica exact prezența patologiei.
Fiecare dintre simptomele de mai sus se poate referi la o boală diferită care nu are nicio legătură cu PMK. De aceea este extrem de dificil să diagnosticați MVP după simptome. Riscul de eroare în acest caz este destul de mare.
Prezența semnelor specifice de PMK poate oferi anumite informații. Așa cum am menționat deja, prolapsul valvei mitrale este uneori numit „sindrom de clic și zgomot”, ceea ce nu este o invenție medicală frumoasă. Persoanele cu o patologie a valvei sunt adesea auzite clicuri sau clicuri în timpul activității inimii, care sunt explicate prin acorduri de tensiune excesivă. Uneori este determinat zgomotul golististolic. Este constant și nu se schimbă în diferite poziții ale corpului.
Tratamentul prolapsului valvei mitrale 1, 2 și 3 grade
Prolapsul valvei mitrale este diagnosticat cel mai des din întâmplare. Deoarece simptomele MVP sunt caracteristice pentru multe alte boli, ecocardiografia (EchoCG) este utilizată pentru a detecta prolapsul. Vă permite să vedeți imaginea completă a bolii și să determinați gradul acesteia. Deci, prolapsul valvei mitrale se împarte în:- 1 grad, care este caracterizat prin supapă de frunze nu mai mult de 5 mm.
- 2 grade la care bombajul se află la 8 mm.
- 3 grade, care se caracterizează prin bombarea valvei cu 9 mm sau mai mult.
În scop diagnostic, se folosește și o metodă electrocardiografică (ECG). Ajută la identificarea eșecurilor în ritmul inimii, bradyritmia, tahicardie. În majoritatea cazurilor, pentru pacienții fără afecțiuni cardiace, boli concomitente și cu prolaps valvular mitral de gradul 1, ECG nu se efectuează, limitat la doar ecou regulat pentru monitorizarea anuală a afecțiunii cardiace.
În cazuri rare, poate fi prescrisă o examinare cu raze X a organelor toracice, ceea ce va face posibilă identificarea oricăror anomalii în structura pieptului. Astfel de abateri pot afecta serios munca inimii și astfel PMK se poate vorbi despre ca fiind dobândit, adică secundar.
Un prolaps de valvă mitrală de un grad ridicat, fără complicații, nu necesită tratament. În cazul reclamațiilor pacientului privind durerea sau disconfortul toracic, precum și rezultatele ECG și EchoCG care prezintă modificări cardiovasculare caracteristice, trebuie prescris un tratament adecvat.
În primul rând, trebuie acordată o atenție deosebită pacientului normalizării timpului de muncă și de odihnă, stabilirii unei alimentații corespunzătoare și organizării activității fizice regulate.
Frecvența efortului fizic și a sporturilor posibile care nu vor dăuna unei persoane cu MVP pot fi sugerate doar de către un medic.
Fiecare pacient în tratamentul MVP necesită o abordare individuală, ținând cont de particularitățile stării sale, bolile asociate și stilul de viață. Deci, fizioterapia, procedurile de apă și masajele terapeutice pot fi prescrise pentru a îmbunătăți starea vaselor și a inimii. În tratamentul MVP, magneziul este bine recomandat, precum și medicamentele care îmbunătățesc procesele metabolice din miocard.
Dacă manifestarea simptomelor MVP apare după stres, tensiune emoțională, precum și în cazul depresiei pe fondul prolapsului, este necesară utilizarea sedativelor sau antidepresivelor.
Tratamentul chirurgical al MVP este extrem de rar. Boala trebuie să fie de 3 grade, să fie marcată de complicații și defecțiuni cardiace severe, astfel încât să fie prescris tratamentul chirurgical.
Posibile complicații
Odată cu vârsta, riscul de complicații în cazul MVP crește, dar, cu toate acestea, doar 5% din cazurile bolii sunt de fapt exacerbate. Când PMK sunt posibile următoarele complicații:- 1) Insuficiență mitrală. Manifestată într-un edem pulmonar brusc, se dezvoltă aritmie. O persoană va auzi șuierături în plămâni și o respirație fluturând. Dacă insuficiența mitrală devine cronică, simptomele nu vor fi atât de pronunțate. Vor exista plângeri de scurtarea respirației după exercițiu, scăderea performanței și rezistență.
- 2) Endocardită infecțioasă. Boala rezultă din deteriorarea valvelor inimii de către bacteriile patogene, de exemplu, streptococi sau enterococi. Este dificil să se identifice relația dintre MVP și endocardita infecțioasă, dar se știe că flora patogenă se instalează pe plăcile valvei modificate, provocând un proces inflamator.
- 3) Complicații neurologice. Exprimat în dezvoltarea tromboembolismului ca urmare a apariției microtrombului datorat PMH.