Cervicita acută și cronică: simptome, tratament, posibilitatea unei sarcini. Canalul cervical - ce este, un studiu asupra colului uterin. Tratamentul canalului cervical.
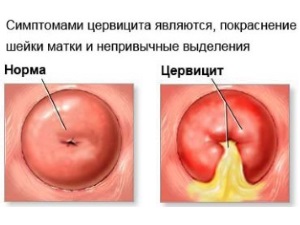
Canalul cervical este situat în colul uterin, un organ ginecologic care leagă cavitatea uterină și vaginul. Epiteliul cilindric care acoperă acest organ formează un canal, a cărui inflamație internă se numește endocervicită și cu implicarea țesuturilor înconjurătoare în proces - cervicită. Exocervicita este un proces inflamator al colului uterin în partea vaginală.
Boala în formă ușoară poate fi asimptomatică, iar în cea acută - destul de dureroasă. În absența tratamentului pentru inflamația canalului cervical, simptomele acestuia sunt netezite, iar boala devine cronică.
Cauzele inflamației epiteliului canalului cervical
Cervicita poate provoca următoarele motive:
- boli ale sistemului genitourinar de diverse etiologii - colpită, eroziune cervicală, cistită, endometrită, adnexită;
- infecții cu transmitere sexuală - introducerea cea mai periculoasă a gonococului și Trichomonas;
- infecții nespecifice care apar în timpul introducerii florei intestinale sau stafilococi și streptococi pe căile limfogene și hematogene;
- proceduri de diagnosticare și intervenții chirurgicale;
- utilizarea medicamentelor - contracepție cu spermicide care tulbură echilibrul florei vaginale;
- modificări legate de vârstă - scăderea nivelului de estrogen, prolapsul vaginului și colului uterin;
- schimbarea frecventă a partenerilor sexuali - deși cei sănătoși - dacă nu este utilizată contracepția de barieră, din cauza modificării calității florei.
Dezvoltarea procesului inflamator are loc pe fundalul scăderii statutului imunitar.
Sarcina poate provoca inflamația canalului cervical, deoarece se schimbă în timpul acestuia. fundal hormonal, natura secreției produse și imunitatea scade - în caz contrar, organismul respinge embrionul și îl împiedică să obțină un punct în endometrul uterului.
Un alt factor care afectează debutul bolii este menstruația. Sângele menstrual este aruncat în colul uterin, iar în cazul încălcării regulilor de igienă personală - o modificare rară a tampoanelor sau a tampoanelor - microorganismele patogene încep să se dezvolte într-un mediu favorabil, provocând un proces inflamator.
Simptomele Cervicitei
Pe fondul clamidiei, boala se desfășoară cel mai adesea fără simptome pronunțate, cel mai acut - cu introducerea gonococilor. Pacientul prezintă suferințe severe în inflamația acută a canalului cervical și moderată în cronică.
Semne comune de cervicită, precum și endocervicită și exocervicită.
Obosit de excesul de păr?
Fete! Senzatie !!! Știu cum scapa din excesul de păr! Efectul de 100% !!!- Descărcări de altă natură - de la mucoase copioase la purulente, spumoase.
- Mâncărime sau arsură severă în vagin, greutate în partea inferioară a abdomenului.
- Urinare rapidă.
Temperatura poate crește, sângerarea poate apărea după actul sexual. Exacerbarea bolii se observă după următoarea menstruație.
În cervicita cronică, colul uterin devine mai dens, se formează chisturi mici - dacă eroziunea a fost unul dintre simptomele bolii.
Auto-medicarea suprima doar procesul inflamator, pentru a-l elimina, ar trebui să consultați cu siguranță un medic ginecolog pentru a afla cauzele inflamației în canalul cervical și a le elimina prin efecte direcționate.
Diagnosticul de cervicită
Tabloul clinic al inflamației canalului cervical al colului uterin este destul de tipic, iar medicul îl poate vedea în timpul unui examen ginecologic. Dar trebuie să spun că mulți boli feminine provoacă simptome similare din punct de vedere vizual, prin urmare, fără laborator și unele examene hardware, diagnosticul nu este stabilit.
În timpul examinării, medicul ia frotiuri:

- asupra florei - o măsură de diagnostic în care este constatată natura florei care populează vaginul și canalul cervical;
- pentru examen citologic - pentru a detecta degenerarea timpurie la nivel celular.
Dacă se confirmă diagnosticul inițial, microflora vaginală este inoculată pentru a determina sensibilitatea la medicamente antibacteriene, este prescrisă o examinare cu ultrasunete cu senzor intravaginal și se efectuează o analiză urinară.
În plus, poate fi necesar să aflați rezultatul unui test de sânge pentru prezența anticorpilor împotriva hepatitei, infecției cu HIV și reacția lui Wasserman.
Dacă inflamația canalului cervical este însoțită de leziuni erozive, faceți o endoscopie. Dacă cervicita are o formă cronică, atunci este necesar să se ia țesut pentru biopsie - această examinare este efectuată imediat după următoarea menstruație.
Tratamentul inflamației canalului cervical
Deoarece boala poate provoca diverse cauze, regimul terapeutic este prescris luând în considerare factorii deja descoperiți. Ei încearcă să înceapă tratamentul în faza acută, când simptomele sunt cele mai pronunțate, împiedicând trecerea la un proces cronic.
Pentru a elimina bacteriile patogene, antibacteriene sistemice, antivirale sau medicamente hormonale sistemic. Dacă o boală concomitentă este o infecție a tractului urinar sau un virus papilom uman, atunci citostatice sunt incluse în regimul terapeutic. Utilizarea medicamentelor locale sub forma acută a infecției este considerată ineficientă și chiar periculoasă - acest lucru poate declanșa răspândirea infecției în uter într-un mod ascendent.
În timpul menopauzei, în absența simptomelor severe, poate fi necesar un tratament cu terapie de înlocuire hormonală.
Dacă cauza infecției este flora fungică, atunci medicamente antifungice, cu exacerbarea herpesului - antiviral.
Dacă inflamația canalului cervical provoacă eroziune, atunci fără măsuri chirurgicale este imposibil să scapi de boală.
În acest caz, eroziunea poate fi eliminată prin cauterizare în diferite moduri:

- azot lichid - crioterapie, expunere la temperaturi scăzute;
- metoda undelor radio;
- curenți radio;
- expunere la laser.
Dacă eroziunea este mică, atunci medicul aplică o substanță chimică pe suprafața rănilor care determină apariția de cruste și cicatrici, cu eroziuni mari, excizia țesuturilor și, ulterior, poate fi necesară examinarea histologică a probei.
După tratamentul bolii, se prescriu agenți care restabilesc microflora vaginală - bacterii acidofile sau bifidumbacterină sub diferite forme. Regimul terapeutic trebuie administrat preparate de vitamine și imunomodulatoare pentru a restabili starea imună.
ce facilitati medicale se aplică cu fiecare formă a bolii, medicul trebuie să decidă. Auto-medicația este extrem de periculoasă - o boală care se transformă într-o formă cronică face dificil de conceput, iar sarcina cu cervicită nu va avea succes.
Cervicită și sarcină
În timpul sarcinii, inflamația cervicală poate fi o problemă gravă. Este foarte periculos dacă microorganismele patogene se ridică în sus și pătrund în cavitatea uterină, provocând infecția fătului.
Cu cât procesul inflamator începe mai devreme, cu atât este mai periculos. Microorganismele patogene pot provoca o perturbare în formarea corpului copilului nenăscut, opri dezvoltarea sarcinii și poate provoca un avort spontan în stadiile incipiente.
În sarcina târzie, introducerea infecției poate inhiba dezvoltarea fetală, poate provoca hipoxie și provoca hidrocefalie.
Tratamentul este obligatoriu, activitatea microorganismelor patogene este oprită. Dacă este necesar tratament chirurgical, atunci încearcă să-l efectueze după naștere. Femeile însărcinate cu cervicită sunt puse pe un cont special.
Prevenirea cervicitei
Cu vizite regulate la ginecolog - de 2 ori pe an - boala poate fi depistată etapa initialași să prevină dezvoltarea.
Durerea în abdomenul inferior și apariția secrețiilor necaracteristice sunt un motiv bun pentru a face o vizită extraordinară la ginecolog.
Riscul de a dezvolta inflamația canalului cervical este redus dacă bolile urinare sunt eliminate la timp, igiena personală nu este uitată și se evită avorturile.
În timpul menopauzei, mușchii intimi ar trebui să fie întăriți - exerciții de master Kegel, nu refuzați propunerea de a utiliza terapia de substituție hormonală.
În timpul tratamentului cervicitei, indiferent de cauza bolii, odihna sexuală este necesară. Dacă boala este cauzată de o infecție cu transmitere sexuală, ambii parteneri sexuali trebuie să contacteze un medic.
Cum să vă întinerești fața?
Această mască va întineri Fața ta! Rezultat grozav! Încearcă!Ridurile sunt netezite!
Rezultatul m-a impresionat! Această mască te va face tânărul! Urmărește-l!Ridurile - au apărut sau au obosit?
riduri pe fata dispar! Gel unic. nu riduri! Efectul este 100%!Simulate silueta perfecta a corpului tău! Transport! Prețul cu ridicata!
Canalul cervical este situat în colul uterin, un organ ginecologic care leagă cavitatea uterină și vaginul. Epiteliul cilindric care acoperă acest organ formează un canal, a cărui inflamație internă se numește endocervicită și cu implicarea țesuturilor înconjurătoare în proces - cervicită. Exocervicita este un proces inflamator al colului uterin în partea vaginală.
Boala în formă ușoară poate fi asimptomatică, iar în cea acută - destul de dureroasă. În absența tratamentului pentru inflamația canalului cervical, simptomele acestuia sunt netezite, iar boala devine cronică.
Cauzele inflamației epiteliului canalului cervical
Cervicita poate provoca următoarele motive:
- boli ale sistemului genitourinar de diverse etiologii - colpită, eroziune cervicală, cistită, endometrită, adnexită;
- infecții cu transmitere sexuală - introducerea cea mai periculoasă a gonococului și Trichomonas;
- infecții nespecifice care apar în timpul introducerii florei intestinale sau stafilococi și streptococi pe căile limfogene și hematogene;
- proceduri de diagnosticare și intervenții chirurgicale;
- utilizarea medicamentelor - contracepție cu spermicide care tulbură echilibrul florei vaginale;
- modificări legate de vârstă - scăderea nivelului de estrogen, prolapsul vaginului și colului uterin;
- schimbarea frecventă a partenerilor sexuali - deși cei sănătoși - dacă nu este utilizată contracepția de barieră, din cauza modificării calității florei.
Dezvoltarea procesului inflamator are loc pe fundalul scăderii statutului imunitar.
Sarcina poate provoca inflamația canalului cervical, deoarece în timpul acestuia fondul hormonal se schimbă, natura secreției și a imunității scade - în caz contrar, organismul respinge embrionul și îl împiedică să obțină un picior în endometrul uterin.
Un alt factor care afectează debutul bolii este menstruația. Sângele menstrual este aruncat în colul uterin, iar în cazul încălcării regulilor de igienă personală - o modificare rară a tampoanelor sau a tampoanelor - microorganismele patogene încep să se dezvolte într-un mediu favorabil, provocând un proces inflamator.
Simptomele Cervicitei
Pe fondul clamidiei, boala se desfășoară cel mai adesea fără simptome pronunțate, cel mai acut - cu introducerea gonococilor. Pacientul prezintă suferințe severe în inflamația acută a canalului cervical și moderată în cronică.
Semne comune de cervicită, precum și endocervicită și exocervicită.
- Descărcări de altă natură - de la mucoase copioase la purulente, spumoase.
- Mâncărime sau arsură severă în vagin, greutate în partea inferioară a abdomenului.
- Urinare rapidă.
Temperatura poate crește, sângerarea poate apărea după actul sexual. Exacerbarea bolii se observă după următoarea menstruație.
În cervicita cronică, colul uterin devine mai dens, se formează chisturi mici - dacă eroziunea a fost unul dintre simptomele bolii.
Auto-medicarea suprima doar procesul inflamator, pentru a-l elimina, ar trebui să consultați cu siguranță un medic ginecolog pentru a afla cauzele inflamației în canalul cervical și a le elimina prin efecte direcționate.
Diagnosticul de cervicită
Tabloul clinic al inflamației canalului cervical al colului uterin este destul de tipic, iar medicul îl poate vedea în timpul. Dar trebuie să spun că multe boli de sex feminin provoacă simptome similare din punct de vedere vizual, prin urmare, fără laborator și unele examene hardware, diagnosticul nu este stabilit.
În timpul examinării, medicul ia frotiuri:

- asupra florei - o măsură de diagnostic în care este constatată natura florei care populează vaginul și canalul cervical;
- pentru examen citologic - pentru a detecta degenerarea timpurie la nivel celular.
Dacă se confirmă diagnosticul inițial, microflora vaginală este inoculată pentru a determina sensibilitatea la medicamente antibacteriene, este prescrisă o examinare cu ultrasunete cu senzor intravaginal și se efectuează o analiză urinară.
În plus, poate fi necesar să aflați rezultatul unui test de sânge pentru prezența anticorpilor împotriva hepatitei, infecției cu HIV și reacția lui Wasserman.
Dacă inflamația canalului cervical este însoțită de leziuni erozive, faceți o endoscopie. Dacă cervicita are o formă cronică, atunci este necesar să se ia țesut pentru biopsie - această examinare este efectuată imediat după următoarea menstruație.
Tratamentul inflamației canalului cervical
Deoarece boala poate provoca diverse cauze, regimul terapeutic este prescris luând în considerare factorii deja descoperiți. Ei încearcă să înceapă tratamentul în faza acută, când simptomele sunt cele mai pronunțate, împiedicând trecerea la un proces cronic.
Pentru a elimina bacteriile patogene se folosesc sistemic medicamente antibacteriene, antivirale sau hormonale utilizate sistemic. Dacă o boală concomitentă este o infecție a tractului urinar sau un virus papilom uman, atunci citostatice sunt incluse în regimul terapeutic. Utilizarea medicamentelor locale sub forma acută a infecției este considerată ineficientă și chiar periculoasă - acest lucru poate declanșa răspândirea infecției în uter într-un mod ascendent.
În timpul menopauzei, în absența simptomelor severe, poate fi necesar un tratament cu terapie de înlocuire hormonală.
Dacă cauza infecției este flora fungică, atunci se folosesc medicamente antifungice, cu exacerbarea herpesului - antiviral.
Dacă inflamația canalului cervical provoacă eroziune, atunci fără măsuri chirurgicale este imposibil să scapi de boală.
În acest caz, eroziunea poate fi eliminată prin cauterizare în diferite moduri:

- azot lichid - crioterapie, expunere la temperaturi scăzute;
- metoda undelor radio;
- curenți radio;
- expunere la laser.
Dacă eroziunea este mică, atunci medicul aplică o substanță chimică pe suprafața rănilor care determină apariția de cruste și cicatrici, cu eroziuni mari, excizia țesuturilor și, ulterior, poate fi necesară examinarea histologică a probei.
După tratamentul bolii, se prescriu agenți care restabilesc microflora vaginală - bacterii acidofile sau bifidumbacterină sub diferite forme. Preparatele vitaminice și imunomodulatoarele sunt introduse în mod necesar în regimul terapeutic pentru a restabili starea imunitară.
Ce înseamnă medical pentru a aplica pentru fiecare formă a bolii, medicul trebuie să decidă. Auto-medicația este extrem de periculoasă - o boală care se transformă într-o formă cronică face dificil de conceput, iar sarcina cu cervicită nu va avea succes.
Cervicită și sarcină
În timpul sarcinii, inflamația cervicală poate fi o problemă gravă. Este foarte periculos dacă microorganismele patogene se ridică în sus și pătrund în cavitatea uterină, provocând infecția fătului.
Cu cât procesul inflamator începe mai devreme, cu atât este mai periculos. Microorganismele patogene pot provoca o perturbare în formarea corpului copilului nenăscut, opri dezvoltarea sarcinii și poate provoca un avort spontan în stadiile incipiente.
În sarcina târzie, introducerea infecției poate inhiba dezvoltarea fetală, poate provoca hipoxie și provoca hidrocefalie.
Tratamentul este obligatoriu, activitatea microorganismelor patogene este oprită. Dacă este necesar tratament chirurgical, atunci încearcă să-l efectueze după naștere. Femeile însărcinate cu cervicită sunt puse pe un cont special.
Prevenirea cervicitei

Cu vizite regulate la ginecolog - de 2 ori pe an - boala poate fi detectată în faza inițială și împiedică dezvoltarea.
Durerea în abdomenul inferior și apariția secrețiilor necaracteristice sunt un motiv bun pentru a face o vizită extraordinară la ginecolog.
Riscul de a dezvolta inflamația canalului cervical este redus dacă bolile urinare sunt eliminate la timp, igiena personală nu este uitată și se evită avorturile.
În timpul menopauzei, mușchii intimi ar trebui să fie întăriți - exerciții de master Kegel, nu refuzați propunerea de a utiliza terapia de substituție hormonală.
În timpul tratamentului cervicitei, indiferent de cauza bolii, odihna sexuală este necesară. Dacă boala este cauzată de o infecție cu transmitere sexuală, ambii parteneri sexuali trebuie să contacteze un medic.
Inflamarea canalului cervical este o boală ginecologică destul de frecventă la femeile în vârstă de reproducere. Cu un tratament adecvat și adecvat, această patologie nu va aduce prejudicii semnificative pentru sănătatea femeilor. Un alt lucru, o formă neglijată a bolii - poate duce la răspândirea complicațiilor grave către organele vecine, iar trecerea la stadiul cronic amenință infertilitatea. Având în vedere acest lucru, devine foarte important să diagnosticăm boala deja la primele simptome și să nu o lăsăm să se abată.
Canalul cervical conectează vaginul la cavitatea uterină și îndeplinește o funcție importantă: protejează uterul de infecție și asigură eliberarea de spermă în timpul ovulației. Inflamarea canalului cervical, sau endocervicita, este un proces inflamator al membranei sale mucoase, care încalcă funcțiile canalului cervical. Boala poate apărea sub forme acute și cronice.
Etiologia bolii
Inflamația în canalul cervical poate avea o etiologie de natură infecțioasă sau neinfecțioasă.
În primul caz, cauzele procesului inflamator sunt asociate cu viața mai multor microorganisme patogene: streptococi, gonococi, Escherichia coli, clamidia, trichomonas, ciuperci candida, ureaplasma, stafilococi, virus herpes simplex, papilom.
Microorganismele pot pătrunde în canalul cervical nu numai prin contact sexual. Destul de des, acestea intră în canalul cervical prin sistemele digestive, hematogene și limfatice.
În același timp, nu toți acești agenți patogeni pot provoca inflamații. Acest lucru necesită o slăbire a sistemului imunitar, care este facilitat de o serie de factori externi și interni.
Inflamația neinfecțioasă este cauzată de expunerea externă și de anomalii anatomice congenitale. Astfel de factori includ leziuni, formațiuni tumorale, efecte radioactive, eroziunea gâtului uterin, omiterea acesteia.
 Una dintre cele mai frecvente cauze este răspândirea la nivelul mucoasei canalului cervical al procesului inflamator care a apărut în uter în sine, care este însoțit de obicei de colpită.
Una dintre cele mai frecvente cauze este răspândirea la nivelul mucoasei canalului cervical al procesului inflamator care a apărut în uter în sine, care este însoțit de obicei de colpită.
Putem distinge factorii provocatori cei mai caracteristici pentru dezvoltarea bolii:
- tulburări ale țesutului uterin în timpul avortului, sondarea, utilizarea unei spirale, ca urmare a leziunilor la naștere;
- scăderea imunității locale din cauza bolilor inflamatorii;
- perioada menstruației;
- stresul și suprasolicitarea psihologică.
Infecția cu sângerare menstruală este un factor destul de frecvent care determină creșterea cerințelor de igienă personală în această perioadă.
Manifestarea patologiei
 Simptomele inflamației în timpul exacerbării sunt greu de diferențiat de semnele altor patologii ale sistemului reproducător feminin, ceea ce complică mult diagnosticul. Încă de la începutul procesului, se manifestă simptome, cum ar fi o senzație de arsură în vagin, mâncărime, dureri în abdomenul inferior de natură atrăgătoare, secreție purulent-mucoasă, disconfort și durere în timpul contactului sexual. Simptomele în intensitatea lor depind caracteristici individuale corpul feminin și tipul de agent patogen.
Simptomele inflamației în timpul exacerbării sunt greu de diferențiat de semnele altor patologii ale sistemului reproducător feminin, ceea ce complică mult diagnosticul. Încă de la începutul procesului, se manifestă simptome, cum ar fi o senzație de arsură în vagin, mâncărime, dureri în abdomenul inferior de natură atrăgătoare, secreție purulent-mucoasă, disconfort și durere în timpul contactului sexual. Simptomele în intensitatea lor depind caracteristici individuale corpul feminin și tipul de agent patogen.
Dacă nu este tratată, inflamația acută se dezvoltă într-o formă cronică, ale cărei simptome pot fi aproape invizibile mult timp, până la următoarea exacerbare. În acest stadiu, procesul lent continuă și dacă nu începeți să tratați boala, atunci inflamația va acoperi organele cele mai apropiate, provocând complicații. Un proces lung duce la modificări grave în țesuturile canalului uterin, care în viitor se pot dezvolta în eroziune și displazie cervicală. Procesul inflamator modifică compoziția mucusului produs în gât, ceea ce poate provoca infertilitate.
Diagnostic patologic
Simptomele endocervicitei nu au semne caracteristice, dar dau motive pentru a efectua studii de diagnostic, care ar trebui să diferențieze patologia de alte boli.
 Diagnosticul se face pe baza următoarelor examene:
Diagnosticul se face pe baza următoarelor examene:
- Examenul ginecologic folosind o oglindă specială, care relevă prezența unui proces inflamator pentru umflare, roșeață în zona canalului cervical.
- Studiul frotiei vă permite să evaluați intensitatea procesului inflamator în funcție de nivelul leucocitelor și relevă, de asemenea, prezența microorganismelor patogene.
- Cultura bacteriană specifică tipul de agent patogen.
- Colposcopia vă permite să examinați locul leziunii folosind un colposcop cu iluminare specială și mărire optică.
- Studiile citologice oferă o evaluare a stării celulelor epiteliale.
Tratament patologic
Regimul de tratament pentru procesul inflamator depinde de gradul de dezvoltare al acestuia și de tipul de agent patogen. Terapia medicamentoasă rezolvă următoarele sarcini principale: eliminarea microorganismelor patogene, încetarea procesului inflamator, eliminarea simptomelor, regenerarea țesuturilor afectate, eliminarea recidivelor. Cel mai frecvent prescris agent antibacterian universal Polygynax și medicamente pentru a restabili apărarea imunitară - complexe de vitamine, Imunomodulatori.
Destul de des, cauza devine infecție fungică. În acest sens, terapia antifungică se realizează folosind antibiotice din grupul tetraciclină și macrolide. Atunci când sunt detectate trichomonade, medicamentele antiprotozoice sunt prescrise. Restaurarea microflorei vaginale se realizează folosind medicamente pe bază de lactobacili.
Endocervicita poate fi tratată și remedii populare. Următoarele metode găsesc aplicare în tratamentul la domiciliu:
- Decocția de coaja de stejar: coaja zdrobită (30 g) se toarnă cu apă clocotită (1 l) și se fierbe suplimentar timp de 12-20 minute, folosită pentru dublarea de 3 ori pe zi.
- Infuzia de mușețel de farmacie: florile (30 g) se toarnă cu apă clocotită (400 ml) și se infuzează timp de 25-30 de minute, infuzia se impregnează cu un tampon introdus în interiorul vaginului; Este utilizat pentru descărcarea purulentă (tamponul este setat timp de 12-16 minute de 3 ori pe zi).
- Bulion de salvie: iarba (40 g) se toarnă cu apă (1 l) și se fierbe timp de 15-25 de minute la foc mic, folosită pentru dublarea de 3-4 ori pe zi.
- O decocție de calendula este folosită în timpul dublei pentru a elimina procesul inflamator.
- Pentru a crește imunitatea, se recomandă creșterea aportului de coacăze, viburn, cătină, mure.
- Infuzii pentru întărirea corpului; un amestec de eucalipt, gălbenuș, conuri de arin (1 parte din fiecare plantă), tansy, ienupăr, salvie, muguri de mesteacăn (2 părți) este umplut cu apă clocotită (2 linguri la 300 ml apă), fiert într-o baie de apă timp de 7-10 minute se bea 50 ml de 3 ori pe zi.
Inflamarea canalului cervical este o patologie feminină destul de frecventă. Mai mult, este destul de periculos pentru complicațiile sale, care necesită o abordare serioasă în ceea ce privește depistarea și tratamentul în timp util.
Sub canalul cervical înțelegeți acea parte a uterului, care este situată între vagin și cavitatea uterină și le leagă. Inflamarea mucoasei canalului se numește endocervicită. Cel mai adesea, femeile în vârstă de muncă sunt afectate de această boală.
Cauzele inflamației canalului cervical
Cauzele endocervitei sunt de natură infecțioasă și non-infecțioasă. Primele includ infecția cu microorganisme precum streptococi, gonococi, Escherichia coli, clamidie, Trichomonas, candida, ureaplasma, stafilococ, herpes și virusuri papiloma. Cauzele non-infecțioase ale inflamației pot fi traumatisme, neoplasme, radiații, eroziune cervicală, prolaps cervical. Cu toate acestea, sunt destul de rare.
Cel mai adesea, boala începe cu un proces inflamator în vagin, apoi trece la colul uterin. Adesea este însoțită de colpită.
Dar nu toate femeile au neapărat endocervită. Există mai mulți factori care provoacă dezvoltarea bolii. Acestea includ:
· Deformitate cervicală după avort, sondare uterină, inserție intrauterină, leziune la naștere, chiuretaj de diagnostic;
· Scădere locală sau generală a imunității după inflamația genitală;
Debutul menstruației regulate;
· Stresuri frecvente.
În mod normal, în lumenul canalului cervical, există aproape întotdeauna un dop mucos care protejează cavitatea uterină de pătrunderea microorganismelor patogene din vagin. Cu diverse manipulări medicale, pluta este distrusă, fizică și compoziția chimicăCa urmare, infecția poate intra liber în uter prin canalul cervical, provocând astfel endocervicită, și apoi endometrită.
Infecția poate intra și în canalul cervical cu sânge menstrual. De aceea, în această perioadă trebuie să vă amintiți în special regulile de igienă personală.
Simptomele inflamației canalului cervical
Care sunt simptomele endocervicitei? Încă din primele zile în zona genitală, există senzație de arsură, mâncărime, durere în partea inferioară a abdomenului de natură atrăgătoare, disconfort în timpul actului sexual și cantități abundente sau mici de descărcare de gestiune. Dacă tratamentul nu este început în timp util, atunci perioada acută trece într-un curs cronic.
Desigur, reclamațiile nu vor mai fi, dar acest lucru nu înseamnă că femeia și-a revenit. Doar boala a trecut în perioada latentă, iar corpul feminin s-a adaptat infecției. Dacă nu este tratată, atunci inflamația se va răspândi în organele vecine și pot apărea complicații în viitor.
În unele cazuri, endocervicita este asimptomatică și nu afectează sănătatea unei femei, cu toate acestea, prezența inflamației în canalul cervical poate duce la modificări patologice ale colului uterin și poate servi drept bază pentru dezvoltarea eroziunii cervicale, apoi a displaziei acesteia. Odată cu inflamația canalului, se produce o modificare a compoziției mucusului cervical, care poate fi ulterior una dintre cauzele infertilității.
diagnosticare

Pentru a preveni și diagnostica boala, o femeie ar trebui să viziteze un medic ginecolog cel puțin o dată pe an. Dacă aveți orice reclamații, trebuie să vizitați un medic pentru a identifica natura bolii și tratamentul acesteia. Diagnosticul se face în complex, după un sondaj și examinare a pacientului.
De obicei, femeile efectuează următoarele studii:
· Inspecție folosind oglinzi ginecologice - în prezența inflamației, se observă roșeață și umflare în canalul cervical, descărcare purulentă;
· Microscopia frotiei - atunci când este efectuată, intensitatea inflamației este determinată de numărul de leucocite și de prezența microorganismelor patogene în canal;
· Examinarea bacteriologică a frotiurilor, identificarea agentului cauzal al bolii;
· Colposcopie - prezintă vizual semne de inflamație datorită utilizării unui dispozitiv special - un colposcop, cu iluminare specială și mărire optică;
· Examinarea frotiei citologice după colposcopie - în acest caz, sunt examinate celulele epiteliale.
Doar după o examinare amănunțită și identificarea tulpinii patogene, medicul face un diagnostic și prescrie un tratament individual. Acesta va depinde de cauza bolii și de durata cursului acesteia.
În funcție de starea femeii, i se prescrie terapia medicamentoasă adecvată, care poate fi completată cu terapie imunostimulatoare pentru menținerea imunității. După tratament, se efectuează terapia antifungică, refacerea microflorei vaginale. După recuperare, pentru a confirma rezultatul, femeia este recomandată să reia testele după un timp.
Endocervita poate fi evitată prin observarea simplă și reguli eficiente: aveți încredere în partenerul dvs. sexual sau folosiți întotdeauna prezervative, observați igiena intimă și faceți un control de rutină cu un medic în fiecare an, cu teste obligatorii. Toate acestea vor ajuta o femeie să fie întotdeauna încrezătoare în sănătatea ei!

Acestea sunt însoțite de secreție vaginală necaracteristică și disconfort la nivelul abdomenului inferior. Multe femei ignoră astfel de simptome, atribuindu-le stresului sau hipotermiei. Dintre toate patologiile sistemului reproducător feminin, un loc „onorabil” este ocupat de inflamația canalului cervical. Aceasta este o boală comună care se tratează bine. Cu toate acestea, neglijarea recomandărilor medicului pentru multe femei se termină în infertilitate. Ce altceva este boala periculoasă?
Esența patologiei
Canalul cervical face legătura dintre vagin și cavitatea uterină. Are forma unui con sau cilindru, iar lungimea sa nu depășește 4 cm. Canalul cervical al colului uterin îndeplinește două funcții: protejează împotriva infecțiilor și promovează progresul spermei în timpul ovulației. Sub influența diverșilor factori externi și / sau interni, mucoasa sa se poate inflama. Această boală se numește endocervicită. Nu reprezintă o amenințare la adresa sănătății femeilor cu diagnosticarea în timp util și tratamentul adecvat. În caz contrar, procesul patologic poate duce la complicații grave.
Principalele cauze ale endocervicitei
Inflamația poate avea o etiologie atât de natură infecțioasă, cât și neinfecțioasă. În primul caz, diverse microorganisme patogene (candida, streptococul, clamidia, gonococul, papiloma și altele) joacă rolul factorilor care provoacă boala. Cel mai adesea penetrează corpul prin contact sexual. Cu toate acestea, infecția este posibilă și prin tractul digestiv sau prin sistemul limfatic. Inflamarea neinfecțioasă a canalului cervical, în majoritatea cazurilor, se datorează expunerii externe sau defectelor anatomice congenitale. Acest grup de cauze include leziuni, expunere la radiații, formațiuni tumorale.
Separat, trebuie luați în considerare factorii care afectează indirect dezvoltarea procesului inflamator:
- scăderea imunității locale;
- stres frecvent;
- menstruație;
- deteriorarea țesutului uterin din cauza avortului, instalarea unei spirale.
În mod normal, este întotdeauna în lumenul canalului cervical. Protejează uterul de flora patogenă. Datorită diverselor manipulări medicale, pluta este deformată, compoziția sa chimică se modifică. Ca urmare, orice infecție intră liber în cavitatea uterină, provocând inflamații. Flora patogenă poate intra și în canalul cervical împreună cu sângele menstrual. Prin urmare, în această perioadă este necesar să se acorde o atenție deosebită igienei organelor genitale. 
Simptomele și manifestările bolii
Inflamarea canalului cervical se caracterizează printr-un anumit tablou clinic. La început apar mâncărimi și arsuri neplăcute în zona genitală. Apoi, simptomele sunt completate de disconfort abdominal și secreție copioasă. Lipsa tratamentului la timp al formei acute a bolii este periculoasă prin transformarea ei într-una cronică. În acest caz, simptomele descrise dispar. Totuși, acest lucru nu înseamnă că femeia și-a revenit fără îngrijiri medicale. Organismul s-a adaptat astfel la infecție, iar boala s-a transformat într-o formă latentă. Dacă terapia este neglijată în acest stadiu, inflamația se poate răspândi la organele vecine. Un curs prelungit al bolii duce la modificări ale țesuturilor canalului uterin. Drept urmare, medicii diagnostică eroziunea sau displazia. Procesul inflamator modifică compoziția calitativă a mucusului produs în colul uterin, ceea ce amenință infertilitatea. 
diagnostic
Simptomele inflamației dau motive pentru a efectua un examen de diagnostic, ceea ce vă permite să diferențiați patologia de alte boli. Ce teste trebuie trecute?
- Cultura bacteriană din canalul cervical pentru a determina agentul patogen.
- Colposcopia vă permite să evaluați zona afectată.
- Examenul citologic ajută la determinarea stării celulelor epiteliale.
- Microscopia frotiei este necesară pentru identificarea florei patogene, evaluarea procesului inflamator (confirmați prezența acestuia în globulele albe din canalul cervical).
Doar după o examinare completă a pacientului și identificarea agentului patogen, medicul poate face un diagnostic final, alege terapia. 
Tratamentul medicamentelor
Regimul de tratament pentru inflamație depinde de severitatea și tipul de agent patogen. Prin urmare, chiar și în stadiul de diagnostic, este prescrisă cultura bacteriană din canalul cervical. Terapia medicamentoasă rezolvă mai multe probleme în același timp: eliminarea florei patogene, simptomele bolii, prevenirea recidivelor. Cel mai adesea, medicii prescriu un universal medicament antibacterian "Polizhinaks".
În plus, medicamentele sunt prescrise pentru a restabili apărarea imună. Dacă cauza bolii este o infecție fungică, pentru tratament se utilizează antibiotice ale grupului tetraciclină (Doxiciclina, Monomicină) și macrolide (Eritromicină). La identificarea trichomonadelor, se consideră adecvat utilizarea agenților antiprotozoici. Restabilirea microflorei vaginale implică utilizarea de medicamente pe bază de lactobacili. Medicamentele pentru tratament și dozare sunt selectate de către medic, ținând cont de starea de sănătate a pacientului. Nu se recomandă auto-medicația. Durata cursului terapiei depinde de neglijarea procesului patologic. 
Curettage a canalului cervical
De obicei, pentru a confirma procesul inflamator din canalul cervical, un frotiu vaginal este preluat de la pacient, apoi sunt trimise pentru histologie. Uneori, cauza bolii nu poate fi determinată. În astfel de cazuri, se folosește procedura de chiuretaj, timp în care stratul superior al endometrului este îndepărtat cu un instrument special pentru examinarea ulterioară. În timp, acesta este restaurat, astfel încât toate manipulările sunt sigure pentru sănătatea pacientului. De regulă, chiuretajul canalului cervical este prescris pentru suspectarea naturii maligne a bolii. 
Moduri de prevenire a inflamației
Pentru a preveni dezvoltarea patologiei, trebuie să mergeți de două ori pe an. Dacă apare oricare dintre aceste simptome, trebuie să consultați un medic. Examinarea pe un scaun ginecologic și o serie de teste confirmă inflamația canalului cervical. Tratamentul este prescris după o examinare de diagnostic. Doar pe baza reclamațiilor pacientului, medicul nu poate confirma diagnosticul și prescrie medicamente. Puteți evita această boală dacă urmați reguli destul de simple:
- folosiți prezervative în timpul actului sexual;
- nu neglijați igiena personală;
- examinat periodic de un medic ginecolog;
- au un partener sexual regulat.





