Cholecistita cronică - descriere, cauze, simptome (semne), diagnostic, tratament. Boala biliară, colecistită cronică cu colecistectomie
Colecistită cronică - inflamația cronică a vezicii biliare, caracterizată prin simptome subacute recurente, cel mai adesea datorită prezenței pietrelor în lumenul său.
Codul pentru clasificarea internațională a bolilor ICD-10:
frecvență . Prevalența în populația generală este de aproximativ 10%. Femeile suferă de 2 ori mai des decât bărbații. Odată cu vârsta, probabilitatea de a dezvolta boala crește.
motive
etiologie . Pietrele de biliară (90-95% din cazuri). Supravegherea vezicii biliare - suspensie groasă de cristale de colesterol și săruri de bilirubină. Colecistita fără pietre este asociată cu stagnarea bilei și creșterea litogenicității în condiții critice (vezi colecistită acută).
Factori de risc . Sexul feminin Vârsta de peste 50-60 de ani. Obezitatea. Sarcina. Acceptarea contraceptivelor orale, a medicamentelor care conțin estrogen. Conținut scăzut de fibre în alimente. Alimentația alimentelor de origine animală (vegetarienii au mai puține ori biliari). Concentrația serică scăzută a HDL și a trigliceridelor înalte. Ciroza hepatică (calculii biliari sunt detectați la 30% dintre pacienți). Rezecție Ileal, gastrectomie, diete cu conținut scăzut de colesterol, nutriție parenterală, tratament cu clofibrat, tratament octreotidic pe termen lung.
morbid anatomy . Vezica biliară este redusă. Pereții sunt îngroșați, fibrozați, uneori calcificați. În lumen - gâlcă noroios cu cheaguri (chit de bile). Membrana mucoasă este ulcerată, modificată cicatricial, uneori complet distrusă, pletoră și infiltrație stagnată prezentată histologic. Pietrele sunt situate în perete sau țesut fibros.
Simptome (semne)
Manifestări clinice . Istoric - indicații privind cazurile de boală de biliară în familie, prezența factorilor de risc, episoade de colecistită acută sau convulsii de colică biliară în trecut. Nu există simptome specifice. Balonare. Senzații neplăcute în epigastria, adesea asociată cu consumul de alimente grase, în scădere după râs. Greața, cu coledocholitiază - vărsături. în picioare dureri dureroase în hipocondrul drept cu iradiere la zona lamei umărului drept, în spatele sternului, în umărul drept. Soreia la palparea vezicii biliare, un simptom pozitiv al lui Murphy (vezi colecistită acută).
diagnosticare
Teste de laborator . Testul KLA și funcția hepatică nu se modifică de obicei (fără exacerbare). Schimbări în perioada de exacerbare - vezi colecistită acută. Bile chistice. Colecistită compușă - o creștere a densității relative a bilei, a microlitului, a "nisipului", o scădere a raportului cholera-colesterol, o scădere a concentrației cholice și o creștere a acizilor biliari liticici, un număr mare cristale de colesterol, bilirubinate de calciu, leucocite și scuamoase cilindrice colecistite Nekalkulozny .. - reacție acidă, reducând bilă relativa densitate, fulgi flegma, un număr mare de leucocite, cilindrice și epiteliul plat, cristalele de acid gras, crescând reducerea concentrației conținutului de acid sialic și aminotransferaza complexul lipidic, bilirubina, acidul cholic.
Studii instrumentale . Pe radiografia de examinare, uneori este posibil să se dezvăluie pietre calcaroase calcurate. Ecografia - metoda de alegere, care permite identificarea calculilor biliari în interiorul vezicii biliare fibrotice cu pereți îngroșați. Imposibilitatea de vizualizare a vezicii biliare indică, de asemenea, înfrângerea. Colecistografia orală produce o vezică biliară nefuncțională. Ecografia cu ultrasunete și colecistografia orală nu evidențiază modificări ale colecistitei fără colecistită, este arătată colestitigrafia cu măsurarea fracțiunii de ejecție a vezicii biliare după 15 minute după administrarea colecistocininei (în mod normal este de 70%). Cholangiopancreatografia endoscopică retrogradă pentru a evalua starea canalelor biliari și pancreatice. Cholangiografia transhepatică percutană - evaluarea stării sistemului biliar intrahepatic. Laparoscopie. Laparotomie - în caz de îndoială în diagnostic după efectuarea unor metode de cercetare mai puțin invazive.
Diagnostice diferențiale . Ulcerul ulcer și ulcerul duodenal. Hernia deschiderii esofagiene a diafragmei. Sindromul intestinului iritabil. Dyspepsia funcțională. Infecție cronică a tractului urinar.
tratament
TRATAMENT
dietă - tabelul nr. 5 de către Pevzner. Alimente cu conținut scăzut de calorii conținând cantități mari de fibre, vitamina C, cantități reduse de proteine și grăsimi, în principal origine vegetală. Multiplicitatea consumului alimentar - 5-6 p / zi în porții mici.
Terapia de droguri . Tratamentul oral cu acizii biliari este indicat pentru simptome ușoare sau moderate, în cazurile în care intervenția chirurgicală nu este posibilă sau pacientul refuză. Dizolvarea de droguri poate fi efectuată dacă pietrele sunt radiografiate negative (colesterol), diametrul acestora nu depășește 15 mm, se păstrează permeabilitatea conductei chistice. Acidul ursodezoxicolic este prescris în doză de 8-10 mg / kg / zi. Acidul fenoloxiclic este prescris în doză de 12-15 mg / kg / zi (până la 18-20 mg / kg / zi pentru obezitate, doza este crescută treptat). Un efect secundar este diareea. Tratamentul se desfășoară o perioadă lungă de timp (1-2 ani sau mai mult). Terapia combinată cu ambii acizi (6-8 mg / kg / zi) este mai eficientă și evită rachitatea efecte secundare În timp ce terapia este eficientă în 40-60% din cazuri, pietrele de până la 5 mm diametru se dizolvă în 80-90% din cazuri în decurs de 12 luni. Reacțiile se dezvoltă la 25-50% dintre pacienți, frecvența recăderilor scade cu recepție preventivă Acid ursodezoxicolic la o doză de 200-300 mg / zi.
Tratamentul chirurgical . Colecistectomia indicat în manifestările clinice marcate zhelnokamennoy bolii, mai ales la atacurile repetate ale durerii .. În cazul suspectării choledocholithiasis înaintea intervenției chirurgicale (laparoscopica sau conventionale) este necesar să se facă cholangiography endoscopice și papillosphincterotomy cu extracția pietrei (abordare alternativă - colangiografie intraoperatorie, revizuirea biliar comun îndepărtarea pietrei duct și introducerea drenajului în formă de T). Deoarece multe complicații postoperatorii sunt asociate cu infecția, examinarea microbiologică Qdim de bilă.
complicații . Distrugerea colecistitei cu amenințarea perforării și a peritonitei. Colangită. Închiderea de piatră a canalelor sistemului biliar cu dezvoltarea colestazei subepatice. Ciroza biliară secundară. Pancreatita. Obstrucție intestinală cauzată de calculi biliari. Abscesul abdomenului. Bile - fistula intestinului subțire. Cancerul vezicii biliare.
Curent și prognoză . Prognosticul pentru viață este favorabil. Probabilitatea de recurență (de exemplu după colica hepatică) în decurs de 2 ani este de 40%.
Are colecistita la vârstnici . Diagnosticul este dificil. Risc mai mare de complicații. Mortalitate mai mare după colecistectomie.
ICD-10 . K80 Boli ale pielii biliară [colelitiază]. K82 Alte afecțiuni ale vezicii biliare
Scopurile tratamentului:eliminarea operativă a vezicii biliare, îndepărtarea (sau dizolvarea) pietrelor din conductele biliare, creând condiții pentru fluxul neted al bilei
Tactici de tratament:
Tratament non-drog
Se utilizează pentru boala necomplicată a biliilor biliari.
1) Respectarea regimului de somn și odihnă, eliminarea emoțiilor negative.
2) Numărul de dietă 5
Tratamentul medicamentos
Terapia litiolitică orală.
1) Henofalk 750-1000 mg (3-4 capsule) o dată înainte de culcare.
2) Ursofalk 750-1000 mg (3-4 capsule) o dată înainte de culcare.
Aceste medicamente nu afectează pietrele pigmentare, un astfel de tratament se efectuează numai pentru pacienții cu pietre neobișnuite.
litotripsie
Criterii de selecție pentru pacienții cu colecistolitiază (cu forme simptomatice și asimptomatice ale bolii) la litotripsie:
1) pietre unice și puține (2-4), ocupând mai puțin de 1/2 din volumul vezicii biliare;
2) funcția consacrată de evacuare contractilă a vezicii biliare.
Contraindicații la litotripsie:
1) colecistolitiază multiplă, care ocupă mai mult de 1/2 din volumul de vezică biliară;
2) pietre calcinate;
3) scăderea funcției de evacuare contractilă a vezicii biliare
4) vezica biliară "dezactivată";
5) pietre ale ductului biliar și obstrucție biliară;
6) imposibilitatea de a efectua litoliza enterală după strivirea pietrelor (ulcer gastroduodenal, alergie);
7) sarcina.
Litiotripsia este de obicei combinată cu utilizarea terapiei litiolitice.
Pacienții cu un atac acut de colelitiază (colică hepatică) sunt prescrise medicamente antispastice și analgezice până când durerea dispare.
3) Papaverină (antispasmodică) 10-20 mg; i / m, p / k sau / in; intervalul dintre injecții nu este mai mic de 4 ore.
4) No-shpa (antispasmodic) 40-80 mg iv încet, doza maximă zilnică este de 120 mg
5) Platyfillin (antispasmodic) pentru 1-2 ml soluție 0,2% s / c. doza maximă zilnică de 0,03 g
6) Atropină (antispasmodică) la 0,25-1 mg de 1-2 ori pe zi în a / m, p / k sau / in; doza zilnică maximă de 3 mg.
7) Un baralgin (analgezic + antispastic) este injectat intramuscular sau intravenos (foarte încet!) În 5 ml (dacă este necesar, se injectează repetat după 6-8 ore). Doza zilnică 10 ml.
8) Analgin 1-2 ml de soluție 50% sau 25% în / m sau de 2-3 ori pe zi; nu mai mult de 2 g pe zi.
Pentru a spori efectul terapeutic, antispasmodicii pot fi combinați cu analgezice. În absența efectului în spital, se folosește o blocadă de novocaină.
În prezența proceselor inflamatorii în tractul biliar, este utilizată terapia antibacteriană. Ar trebui să utilizeze medicamente care sunt capabile să acționeze împotriva microorganismelor semnificative din punct de vedere etiologic și să penetreze bine în bilă.
Droguri alese:
1) Ceftriaxonă (cefalosporină) i / m sau v / v 1-2 g / zi (maxim pe zi până la 4 g) + metronidazol (derivat de 5-nitroimidazol) 1,5-2 g / zi.
2) Cefoperazonă (cefalosporină) i / m sau 2-4 g / zi (maxim 8 g pe zi) + metronidazol (derivat de 5-nitroimidazol) 1,5-2 g / zi.
3) Ampicilină / sulbactam (penicilină combinată) în / m sau în 6 g / zi, doza maximă zilnică de 12 g / zi.
4) Amoxicilină / clavulanat (penicilină combinată) în / m și / în 3,6-4,8 g / zi; doza maximă zilnică de 6 g
Mod alternativ:
1) Gentamicină sau tobramicină 3 mg / kg pe zi + ampiciliu 4 g / zi + metronidazol 1,5-2 g / zi
2) Netilmicin 4-6 mg / kg pe zi + metronidazol 1,5-2 g / zi
3) Cefepim 4 g / zi + metronidazol 1,5-2 g / zi
4) Fluorochinolone (ciprofloxacină 400-800 mg intravenos) + Metronidazol 1,5-2 g / zi
Preparate enzimatice
În cazul pancreatitei cronice concomitente, se prescriu preparate enzimatice (festal, creon, panzinorm, mezim).
1) Creon în interiorul, în timpul sau după masă. Doza medie pentru adulți este de 150 mii U / zi; cu insuficiență completă a funcției de excreție a pancreasului - 400 mii U / zi. Cu utilizare prelungită, în același timp, suplimente de fier prescrise.
2) în interiorul panzinormului 1 comprimat cu alimente de 3 ori pe zi.
3) în interior, 1 comprimat (tabletă cu acoperire enterică) de 3 ori pe zi în timpul sau imediat după masă.
4) în interiorul, în timpul sau după masă. Doza medie pentru adulți este de 150 mii U / zi; cu insuficiență completă a funcției de excreție a pancreasului - 400 mii U / zi.
Terapia hepatotropică
1) Gepadif în interiorul adulților numesc 2 capsule de 2-3 ori pe zi, indiferent de masă, copiii cu vârsta între 7-14 ani - 1-2 capsule de 2-3 ori pe zi. Cursul de tratament este de cel puțin 2 luni. În funcție de gravitatea bolii, tratamentul se repetă de 2-3 ori pe an. Medicamentul parenteral este administrat în picături. Doza zilnică pentru un adult este de 1 flacon. Înainte de introducerea conținutului flaconului trebuie dizolvat în 400-500 ml de soluție de glucoză 5%. Dacă intoleranța la glucoză poate dizolva conținutul flaconului în 20 ml apă pentru injectare, se injectează în / în lent, în flux.
2) Heptral în interior, v / m, / in. În terapia intensivă, în primele 2-3 săptămâni de tratament, 400-800 mg / zi este prescris intravenos (foarte lent) sau intramuscular; pulberea se dizolvă numai într-un solvent special atașat (soluție de L-lizină). Pentru terapia de întreținere - în intervalul 800-1600 mg / zi între mese.
Alte tratamente nu sunt.
Intervenția chirurgicală
Tipuri de intervenții chirurgicale:
1) Colecistectomia laparoscopică
2) Colecistectomia de la accesul la minilaparotomie
3) Colecistectomia tradițională
4) colecistectomie tradițională cu drenaj intraoperator al ductului biliar comun conform lui Pikovsky (cu pancreatită indurativă); în prezența cholangitei - de către Vișnevski sau Keru.
5) EPST ca un tip separat de operație sau în combinație cu colecistectomie și coledochotomie.
6) Ligație.
În caz de colecistită acută calculată, după prepararea pacientului, colecistectomia se efectuează într-o manieră de urgență și întârziată: în primele 2-3 zile de la debutul bolii prin metoda laparoscopică, în caz de dificultăți tehnice - în mod deschis. Operația de urgență este indicată pentru peritonită, pentru o vezică biliară mărită, pentru prezența unui infiltrat peripusal. În colecistita cronică cronică, operația începe cu laparoscopie. Dacă zona hepatoduodenală este intactă, operația continuă laparoscopic.
Indicatii pentru colecistectomie folosind tehnici laparoscopice:
- colecistită cronică calculată;
- polipi și colesteroza vezicii biliare;
- colecistită acută calculată (în primele 2-3 zile de la debutul bolii);
- colecistită cronică fără pietre;
- colecistolitiază asimptomatică (concremente mari și mici).
Dacă duza biliară comună este mărită și există calculi, laparotomia, colecistectomia clasică și coledochotomia sunt efectuate cu extragerea calculilor, în unele cazuri CDA. Indicații pentru suprapunerea CDA: coledocholitiază sau prezența masei nisipoase și a nisipului în canalele biliare; îngustarea cicatricială a părții distal a canalului biliar comun pe mai multe centimetri, combinată cu stenoza papilei Vater; dilatarea canalelor biliare hepatice și extrahepatice cu îngroșarea pereților lor; obturarea părții terminale a ductului biliar comun datorită pancreatitei cronice indurative. Contraindicații privind impunerea CDA: duodenostază; deformarea ulcerativă cicatricial a duodenului; neexpandat, cu pereți subțiri sau sclerotice; obturation al canalului biliar comun deasupra locului dorit al fistulei.
În perioada postoperatorie se efectuează terapie antibacteriană, perfuzabilă, hepatotropică și simptomatică.
Inflamația vezicii biliare (LB) se numește colecistită. Boala este foarte frecventă în lume. Mai des femeile sunt bolnavi. Raportul bărbaților și femeilor cu manifestări de colecistită este de aproximativ 1: 2. Cel mai tipic pacient cu colecistită este o femeie de peste 50 de ani cu supraponderali.
Colecistita acută și cronică este împărțită. Pentru ICD-10, colecistită acută și cronică este codul K80 - K87.
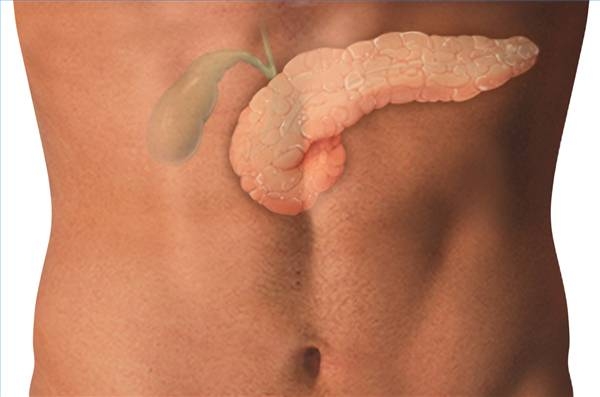
Această boală se caracterizează prin inflamația acută a vezicii biliare. În această stare, o leziune apare în peretele vezicii biliare și o schimbare în proprietățile normale ale bilei.
Cauze ale colecistitei acute
Formarea colecistitei acute este cauzată de o perturbare bruscă sau de încetarea fluxului de bilă. O astfel de afecțiune apare atunci când obstrucția canalului glandei este cauzată de calcul, mucus sau spasm al sfincterului conductei în sine.
În 90-95% din cazuri, colecistita acută se dezvoltă ca o complicație a bolii gallstone (GIB).
Mecanism de dezvoltare a inflamației
Atunci când există o stagnare a bilei, compoziția sa se schimbă. În cavitatea vezicii biliare începe o dezvoltare intensă a procesului infecțios, cu participarea bacteriilor, uneori - a virușilor sau a protozoarelor. Agenții infecțioși penetrează pancreatita, de obicei de la duoden, mai puțin frecvent din ficat, cu flux sanguin sau limfatic.
Ca rezultat al creșterii presiunii bilei, vasele de sânge ale zidurilor sale sunt fixate în tractul gastrointestinal, ceea ce duce la afectarea circulației sanguine și la dezvoltarea inflamației acute supurative până la necroză (moartea celulelor).
clasificare
Colecistita acută datorată apariției este împărțită în:
- Colecistită acută calculată care rezultă din ocluzia calculului calculilor biliari (din calculul latin - calcul, piatră).
- Colecistită acută non-calculată (non-calculată).
- Colecistita acută are trei etape de dezvoltare. În absența tratamentului, apare o tranziție către o etapă mai severă.
- Colecistită acută catarală. Ea afectează numai membranele mucoase și submucoase ale ZHP.
- Colecistita flegmonoasă. Există o leziune purulentă a tuturor pereților ZHP.
- Colecistita gangrenoasă. Există focare de necroză a peretelui ZH. Această etapă reprezintă o periculoasă periculoasă complicație - perforarea (apariția unui defect de trecere) a peretelui ZH. În acest caz, bilele infectate expiră în cavitatea abdominală și apare peritonita (inflamația peritoneală), care este o condiție care pune viața în pericol.
simptomatologia

Colecistita acută se caracterizează prin manifestări destul de pronunțate, a căror intensitate depinde de gradul de deteriorare a ZH.
Colecistită acută catarală
Principalul simptom al colecistitei acute este apariția durerii în zona subcostală dreaptă. Adesea durerea se răspândește la nivelul spatelui inferior, lamei umărului drept, umărului, gâtului. Imediat ea paroxismatic, mai târziu are un caracter permanent.
Greață atașată, vărsături, fără a aduce scutire. Temperatura corpului ușor ridicată. Poate fi creșterea frecvenței cardiace - tahicardie.
Colecistită acută flegmonoasă
Cu progresia ulterioară a bolii și trecerea ei la o formă flegmonă, severitatea durerii crește semnificativ. Este îmbunătățită prin schimbarea locului corpului, a actului de respirație, a tusei. Vărsăturile devin multiple. Temperatura corpului crește în continuare.
Colecistita acută gangrenoasă
Dacă boala se deplasează în stadiul de colecistită gangrenoasă, apare o imagine a intoxicației severe și a peritonitei locale. Și cu perforarea HP, care este o complicație frecventă în această etapă, există semne de peritonită difuză.
Condiția este mult mai gravă, intensitatea durerii crește. Ea devine personaj vărsat. Uneori, odată cu înfrângerea receptorilor de durere, durerea poate dispărea - îmbunătățirea "imaginară". Temperatura corpului este ridicată. Respirația este frecventă, superficială. Crește tahicardia. Stomacul este umflat, nu participă la actul de respirație. Sunt detectate simptome pozitive ale iritației peritoneale.
Colecistita gangrenoasă apare adesea la vârstnici. În același timp, manifestările lor de boală sunt de obicei șterse, ceea ce face dificilă identificarea.
diagnosticare
Pe palparea abdomenului este determinată de o durere ascuțită în zona subcostală dreaptă. Uneori, în special la pacienții cu glandă subțire, se resimte un GI mărit și dureros.
În general, un test de sânge evidențiază o creștere a numărului de leucocite (leucocitoză) și ESR.
Severitatea schimbărilor se datorează gradului de deteriorare a ZH.
Examinarea biochimică a sângelui identifică deseori colestază.
Ultrasunetele, CT și RMN, metodele endoscopice, radiografia și altele sunt folosite pentru a clarifica diagnosticul. În cazuri severe sau îndoielnice, este efectuată laparoscopia.
Colecistită cronică
Dacă inflamația vezicii biliare durează mai mult de șase luni, atunci o astfel de boală se va numi colecistită cronică.
Colecistita cronică este clasificată ca: colecistită cronică fără pietre și colecistită cronică calculată.
Simptomele colecistitei în timpul exacerbării sunt de obicei identice cu cele din forma acută a bolii.
Cum apare colecistita cronică?
Colecistita cronică în mecanismul de dezvoltare a acesteia are criteriul principal - o încălcare a fluxului normal de bilă. Ulterior, stagnarea sa în IG și aderarea la infecție.
O complicație a calculilor biliari este colecistita cronică calculată, care se caracterizează prin formarea de pietre în vezica biliară și în tractul biliar. Această afecțiune este foarte frecventă la femeile supraponderale.
Colecistita non-calculată
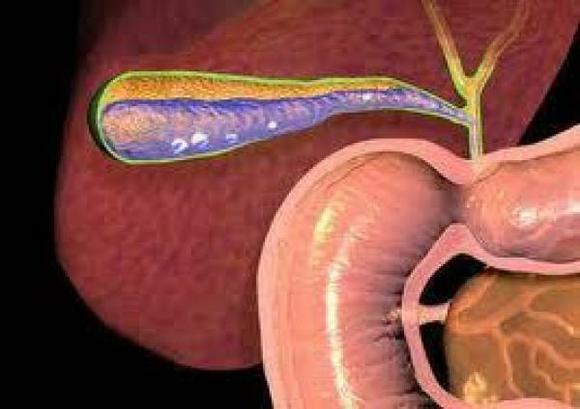
Când compresia și îndoirea ZH și conductele biliare au format colecistita cronică fără pietre. De asemenea, o astfel de boală apare în dischinezie - o încălcare a funcției motor (motor) a tractului pulmonar și a tractului biliar. Motivele pentru dezvoltarea modificărilor patologice ale sistemului biliar, în urma cărora apare colecistită cronică non-calculată, sunt:
- Stres emoțional.
- Lipsa de activitate fizica.
- Tulburări de alimentație - mese rare, supraalimentare, abuz prelungit al alimentelor picante și grase etc.
- Boli ale tractului digestiv.
- Sarcina.
- Reacții alergice și alte cauze.
Imagine clinică
Cursul bolii este inducator - perioadele de exacerbare inlocuiesc remisia. Severitatea bolii depinde de durata și frecvența acestor perioade. Deci, cu o evoluție ușoară a bolii, exacerbările apar de două ori pe an. Apariția exacerbărilor bolii de trei până la patru ori pe parcursul anului caracterizează severitatea moderată. Forma severă este marcată de apariția exacerbărilor bolii de peste cinci ori pe an.
Sindromul principal al colecistitei cronice, precum și durerea acută.
Durerea localizată în hipocondrul drept și apoi radiază în jumătatea superioară dreaptă a corpului: umăr, lamă de umăr, claviculă. Este de obicei constantă sau apare după câteva ore de la folosirea alimentelor provocatoare (de exemplu, picante, grase sau prăjite). Uneori există o durere ascuțită în natură, asemănătoare colicii hepatice sau biliare.
Temperatura corporală crește deseori cu exacerbarea bolii. Aproape întotdeauna apar manifestări ale sindromului dispeptic - greață, vărsături, râs, gust amar în gură, scaun anormal. Și, de asemenea, sindromul asthenoneurotic (oboseală, dureri de cap, iritabilitate, tulburări de somn etc.).
diagnosticare
Sensibilitatea este dezvăluită și, uneori, o durere ascuțită pe palpare în hipocondrul drept și în proiecția rănii. În general, vezica biliară nu poate fi palpată, deoarece este adesea redusă. Tensiunea musculară de protecție din această zonă poate ieși la lumină. Adesea există simptome specifice pozitive ale ZD.
În testele de sânge în timpul perioadei de exacerbare, leucocitoză, este detectată o creștere a ESR. În analizele biochimice, se determină deseori un nivel crescut de bilirubină, activitatea transaminazelor hepatice (ALT, AST, ALP, GGT etc.), alfa-1 și gamaglobulinele.
Dintre metodele suplimentare, ultrasunetele, intubarea duodenală cu microscopia biliară, metodele endoscopice și alte metode sunt de o importanță capitală.
Tratamentul cu colecistite
Tratamentul vezicii biliare în faza acută a inflamației sale sau în timpul exacerbării cursului cronologic al bolii se efectuează întotdeauna în spital. La domiciliu, colecistita este tratată numai cu o evoluție ușoară a bolii și după ce sa convenit asupra acestei opțiuni cu medicul.
Caracteristicile tratamentului colecistitei
În colecistita acută, în special în dezvoltarea formelor flegmonoase sau gangrenoase, este indicat tratamentul chirurgical. Tactica și medicamentele se desfășoară numai în formă catarală timpurie.
Când exacerbarea terapiei colecistite cronice se efectuează, de regulă, cu medicamente. În afara exacerbării se aplică tratament spa și fizioterapie.
La domiciliu, puteți utiliza fonduri medicina tradițională sub supravegherea unui medic.
Respectarea obligatorie o alimentație adecvată - diete.
alimente

În forma acută a bolii sau în exacerbarea severă a procesului cronic, dieta implică foamete timp de 1-3 zile, urmată de o trecere la o dietă strictă. Mâncarea trebuie să fie fracționată, alimentele tocate. Pregătiți astfel de alimente pentru un cuplu sau fierbere.
De asemenea, dieta exclude utilizarea alimentelor picante și grase, carne afumată, dulciuri, conserve, etc.
Mesele sunt folosite exclusiv sub formă de căldură.
Toate criteriile de mai sus corespund dietei lui Pevzner №5. În primul rând, modificările sale sunt atribuite - dieta nr. 5a sau 5, iar apoi, când boala intră în remisiune, se numește versiunea completă a regimului terapeutic.
Terapia de droguri
Tratamentul cu medicamente implică utilizarea de medicamente care afectează toți factorii patologici care duc la apariția bolii. De asemenea, este necesar să se efectueze un tratament simptomatic, adică să se elimine toate manifestările bolii care au un efect negativ asupra stării pacientului (durere, manifestări dispeptice etc.).
Expunerea la agentul infecțios

Toate aceste medicamente trebuie utilizate timp de cel puțin 10-14 zile și trebuie prescrise exclusiv de către un medic.
deintoxication
Pentru a scuti intoxicația și pentru a umple fluidele și electroliții, se recomandă tratamentul prin perfuzie. Pentru exacerbări neexprimate, se utilizează enterosorbante, cum ar fi enterosgelul.
Îndepărtarea durerii și îndepărtarea spasmului
În acest scop, se utilizează analgezice și antipasmodice non-narcotice - baralgin, spazgan, papaverină, drotaverin, buscopan etc. Într-un cadru spitalicesc, blocarea perinatală a novocainei se realizează odată cu ineficiența terapiei medicamentoase.
Tratamentul simptomatic

Aplicați fonduri pentru a vă stabiliza sistemul nervos - central și vegetativ. Pentru a elimina greața și vărsăturile, se prescriu domperidonă și metoclopramidă. Imunomodulatoarele sunt utilizate pe scară largă pentru a crește rezistența globală a organismului.
Agenții enzimatici și antacidici sunt utilizați pentru a corecta funcțiile digestive deteriorate - digestal, festal, maalox, fosfalugel etc.
Terapia colecistitei cronice în remisie
Colecistita cronică poate fi tratată fără exacerbări, ceea ce face posibilă reducerea frecvenței acestora.
La unii pacienți cu colecistită calculată, puteți încerca să dizolvați pietrele ZH cu medicamente - Preparate cu acid ursodezoxicolic sau chenodeoxicolic.
Cu toate acestea, trebuie reținut faptul că există indicații stricte și contraindicații pentru aplicarea acestui tratament. Utilizarea unor astfel de fonduri este destul de lungă - aproximativ 10-12 luni sau mai mult.
Tratamentul se efectuează sub control medical și de laborator. Prevederea de sine și tratamentul cu astfel de medicamente sunt pline de apariția complicațiilor - dezvoltarea pancreatitei, blocarea tractului biliar etc.
În stadiul de remisie al colecistitei fără pietre, sunt prescrise medicamente coleretice. Cu toate acestea, înainte de a le aplica, trebuie să vă asigurați că nu există pietre în toate părțile sistemului biliar.
Cum sa tratezi remediile folclorice ale vezicii biliare?

Tratamentul cu medicina tradițională la domiciliu a fost cunoscut de mult timp. În anumite condiții și boli, rețete bine alese tratamentul popular în combinație cu utilizarea medicamentelor are cu adevărat un efect de vindecare.
Medicina tradițională oferă un arsenal destul de vast de instrumente pentru tratamentul bolilor vezicii biliare.
Printre acestea se numără preparate pe bază de plante, decocții, infuzii etc.
Dar înainte de a aplica folk remedies Este necesar să consultați un medic. Trebuie reamintit faptul că unele proprietăți ale remediilor populare pot fi similare medicamentepe care pacientul le ia deja.
Tratamentul chirurgical
Intervenția chirurgicală se efectuează în prezența unor indicații stricte. Indicatiile pentru utilizarea tratamentului chirurgical pot fi urmatoarele:
Absența unui rezultat pozitiv din tratamentul medicamentos.
- Non-funcțional zhp.
- Boală severă severă.
- Frecvente exacerbări ale procesului cronic.
- Frecvente de colici biliari (ficat).
- Alăturarea complicațiilor.
Cel mai adesea, volumul tratamentului chirurgical este eliminarea vezicii biliare - colecistectomie. Accesul în timpul unei astfel de operații se realizează cu o abordare tradițională (laparotomică) sau laparoscopică - instrumentul necesar și camera video sunt introduse în peretele abdominal prin mai multe perforări. Pentru fiecare dintre metode există mărturie proprie.
Aprobat prin protocolul reuniunii Comisiei de experți privind dezvoltarea sănătății din cadrul Ministerului Sănătății al Republicii Kazahstan nr. 23 din 12/12/2013
Colecistită cronică
I. PARTEA INTRODUCTIVĂ:
1. Numele protocolului:Colecistită cronică
2. Codul protocolului:
3. Codul (codurile) ICD-10:
K81 - colecistită
K81.0 - Colecistită acută
K81.1 - Colecistită cronică
K81.8 - Alte forme de colecistită
K81.9 - Colecistita, nespecificată
4. Abrevieri utilizate în protocol:
JCB - boala biliară CT - tomografie computerizată
RMN - imagistica prin rezonanță magnetică cu ultrasunete - examen cu ultrasunete XX - colecistită cronică
5. Data elaborării protocolului: 2013
7. Utilizatorii de protocol: Gastroenterolog, terapeut, medic generalist.
8. Indicarea absenței unui conflict de interese:lipsește
9. Definiție:
Colecistita cronică este o boală cronică recurentă a vezicii biliare, caracterizată prin încălcarea funcției de evacuare a motorului, o modificare a proprietăților fizico-chimice ale bilei și o formare destul de frecventă a calculilor intravesici, care se manifestă clinic cel mai adesea ca colică biliară. .
II. METODE, ABORDĂRI ȘI PROCEDURI PENTRU DIAGNOSTICĂ ȘI TRATAMENT:
10. Clasificarea clinică:
Nu există o clasificare general acceptată a colecistitei cronice. Cea mai cuprinzătoare este clasificarea lui Ya S. S. Zimmerman.
Prin etiologie și patogeneză
1. Bacterial
2. Viral
4. Non-microbian ("aseptic", imunogenic)
5. Alergice
6. "Enzyme"
7. Etiologia neclară
Conform formelor clinice
1. Colecistită cronică fără pietre
2. Cu predominanța procesului inflamator
3. Cu prevalența fenomenelor dischinetice
4. Colecistită cronică calculată
Pe tip de diskinezie
1. Încălcarea funcției contractile a vezicii biliare:
Hiperkineza vezicii biliare
Hypokineza vezicii biliare - fără a schimba tonul (normotonie), cu o scădere a tonusului (hipotensiune)
2. Tonul distorsionat al aparatului sfincter al tractului biliar:
Sfincterul Oddi hypertonus
Hypertonus sfincter Lutkens
Hipertonul ambelor sfincteri
De natura fluxului
1. Rareori recurente (curs favorabil)
2. Adesea recurent (flux persistent)
3. Debit constant (monoton)
4. Camuflaj (flux atipic)
Fazele bolii
1. Etapa de exacerbare (decompensare)
2. Faza de exacerbare amortizată (subcompensare)
3. Faza de remisiune (compensare - persistentă, instabilă)
Sindroamele clinice principale
1. Durere
2. Dispeptic
3. Distonie vegetativă
4. Dreptul reactiv reactiv (iritant)
5. Stres premenstrual
6. Solar
7. Kardialgichesky (Colecisto-cardiace)
8. Nevrotice, nevroză
9. Allergic
Grade de severitate
1. Ușor
2. Moderată severitate.
3. Greu.
complicații
1. Pancreatita reactivă (colelepratita)
2. Boli ale organelor digestive
3. Hepatită reactivă
4. Pericholecystitis
5. Cronică duodenită și peridodenită
6. Stază cronică duodenală
7. Altele.
Manifestări clinice ale colecistitei cronice cronice Forma torpică:
absența atacurilor dureroase de colică biliară, durere dureroasă și dureroasă în hipocondrul drept, fenomene dispeptice;
rare (1 dată în câțiva ani) și ameliorarea rapidă a atacurilor dureroase, perioade lungi de remisiune, fără plângeri între atacuri.
Durere forma paroxistica:
rare (de 1-3 ori pe an), scurte (nu mai mult de 30-40 de minute), ușor de ușurat atacurile de durere. Există fenomene persistente, moderate și fenomene dispeptice în perioada intercalată;
frecvente (de 1-2 ori pe lună), opriri repetate, frecvente, prelungite, greu de oprire a atacurilor, care sunt însoțite de reacții autonome. În perioada intercalată persistă durerea în hipocondrul drept și tulburările dispeptice;
frecvente, atacuri dureroase prelungite, care durează ore întregi, cu scurte perioade de remisiune, însoțite de frisoane, febră, icter.
complicații:
1. vezica biliară deconectată;
2. pericholecystitis;
3. piele vezică biliară încrețită;
4. picurarea vezicii biliare;
5. coledocolitiaza, icter obstructiv;
6. colangită;
7. papilita, stenoza papilei duodenale majore;
8. biliară, obstrucție intestinală;
9. pancreatită biliară;
10. hepatită biliară, ciroză hepatică;
11. colecistită acută:
– empiemul vezicii biliare;
– infiltrația paravehică;
– abces paravesical;
– perforația vezicii biliare, peritonită.
11. Indicații pentru spitalizare:
Spitalizare planificată
indicaţii:
fluxul moderat
boală severă
ineficiența terapiei în ambulatoriu
frecvente exacerbări
12. Lista măsurilor principale și suplimentare de diagnosticare:
ALT, AST, bilirubină
Fecale pe i / g
fluorografie
13. Criterii de diagnosticare:
13.1 Reclamații și istoric:
1) periodic, de durată variabilă sau constanta, dureroasă, non-intensivă, senzație de greutate, disconfort în hipocondrul drept, care nu este asociat cu consumul de alimente;
2) durerea și disconfortul în hipocondrul drept, de intensitate și durată variabilă, asociate consumului de alimente;
3) atac colic biliar:
acută, intensă, intoleranță, arsură, arhivare, comprimare, durere de strângere în epigastru și hipocondriu drept, determinând pacientul să se arunce în pat, care durează de la 15 minute la 5 ore, atingând maximum 20-30 minute;
radiații la umărul drept, brațul umărului, jumătatea dreaptă a gâtului, lama dreaptă a umărului, spatele, jumătatea dreaptă a cuștii, care uneori poartă caracterul înconjurător;
apare brusc, târziu seara sau noaptea, după o eroare de dietă, stres fizic și emoțional, la femeile asociate adesea cu ciclul menstrual;
inițial, atunci când pacientul se mișcă, intensitatea durerii nu se schimbă, dar dacă criza nu se oprește în 10-12 ore, se dezvoltă inflamația acută a peretelui vezicii biliare, clinica are colecistită acută, durerea devine permanentă, crește odată cu schimbarea poziției corpului;
durerile recurente.
Febră cu o creștere a temperaturii corporale nu mai mare de 38 ° C, are un caracter neuroreflex, după terminarea unui atac se normalizează, însoțit de frisoane, transpirații reci și lipicioase. Menținerea unei temperaturi de peste 38 ° C indică dezvoltarea complicațiilor.
Vărsături. Abundent, fără a aduce scutire, prima mâncare, apoi conținut cu un amestec de bilă, însoțită de greață.
Icterul. Ikterichnost sclera, decolorare pe termen scurt a fecalelor, urină întunecată. Datorită încălcării canalului biliar comun: calcul, papilită, stenoză a papilei duodenale mari (MDP), compresia capului edemat extins al pancreasului.
Fenomene dispepticedeseori precedă dezvoltarea unui atac și persistă în perioada intercalată:
constanta sau periodica a amaraciunii in gura;
persistența sau intermitența uscăciunii cavității bucale;
risipirea aerului sau alimentelor;
apetit scăzut;
scaun instabil cu tendința de constipație;
scaune libere cu tendința de diaree;
balonare.
13.2 Examinarea fizică:
în mod obiectiv, în timpul colicii biliari, pacientul este deseori neliniștit, tensionat, încercând să aleagă o poziție a corpului la care intensitatea durerii este minimă;
palparea în hipocondrul drept, durerea epigastrică observată, durerea la punctul Mackenzie (intersecția marginii exterioare a rectului drept cu arcul costal corect); Boas (pe suprafața posterioară a pieptului de-a lungul liniei paravertebrale la dreapta la nivelul vertebrelor toracice X-XI); Myussi (în regiunea supraclaviculară dreaptă între picioarele sternului
clavicular-mușchi)); Bergman (locul ieșirii nervului orbital sub orbita dreaptă și alții);
simptome: Murphy - durere la palpare în hipocondrul drept în timp ce se inhalează; Kera - durerea în hipocondrul drept în timpul unei respirații profunde; Aliyev - aspectul împreună cu sensibilitatea locală în timpul palpării
în puncte de boas sau mackenzie care radiază durerea spre vezicule; Eisenberg I - o lovitură cu marginea palmei sub colțul scapulei drepte provoacă dureri locale moderate și "piercing" - în vezica biliară;
nici un simptom al iritației peritoneale;
palparea și percuția pot dezvălui la unii pacienți zone de hiperestezie și durere locală, adesea în jumătatea dreaptă a abdomenului. Uneori poate fi detectat un simptom al protecției locale a mușchilor;
la vârstnici, în caz de durere severă, pot fi observate tulburări hemodinamice: cianoză, scăderea tensiunii arteriale și tulburări ale ritmului inimii;
sclera subcutterică, palatul moale și pielea sunt uneori detectate;
cu obstrucția conductei biliare comune de către o piatră sau strangularea acesteia în ampulla papilei duodenale majore, apare icter mecanic ( mâncărimi ale pieliiurină "culoare de bere", fecale acholichny);
febră, frisoane ușoare până la moderate.
13.3 Teste de laborator:
numărul total de sânge este de obicei fără caracteristici, dar în timpul exacerbării se observă leucocitoză cu neutrofilia, o deplasare a leukoformulei spre stânga, o ușoară creștere a ESR;
analiza urinei este cel mai adesea normală, puteți identifica o reacție pozitivă la bilirubină (cu complicația icterului obstructiv cronic);
indicatori biochimici - hiperbilirubinemie, în principal datorită fracției conjugate, hipercolesterolemiei, creșterii altor markere de colestază. Poate exista o creștere pe termen scurt și ușoară a transaminazelor în sânge;
test imunologic pentru depistarea hemmintelor: opisthorhioză, giardioză, toxacroză, ascariasis;
fecale pe i / g de trei ori;
cercetarea scatologică.
13.4 Studii instrumentale:
Ecografia - principala metodă de studiu instrumental în bolile vezicii biliare, disponibilă și foarte informativă. Se evidențiază o îngroșare a peretelui vezicii biliare (în timpul exacerbării
proces - mai mult de 3 mm), o creștere a volumului său, în lumenul bulei - un secret gros, pietre. Uneori este detectată o bulă veziculară încrețită, cu dimensiuni reduse, umplută cu pietre și practic fără bilă;
cholangiografia endoscopică retrogradă este utilizată pentru a evalua starea canalelor biliare, prezența pietrelor în ele. Studiul se efectuează atunci când sunt detectate mici pietre în veziculul biliar în combinație cu extinderea diametrului conductei biliari comune și o creștere a conținutului de bilirubină din sânge. Dacă există pietre în conducta biliară comună, se poate efectua papillosintoctomie endoscopică și îndepărtarea pietrelor;
tomografia computerizată (CT) și imagistica prin rezonanță magnetică (RMN) - metode de cercetare foarte informative, dar destul de costisitoare. Acestea evidențiază extinderea canalelor biliare, creșterea ganglionilor limfatici retroperitoneali, afecțiuni ale capului pancreatic și ale ficatului;
metode radiopatice de examinare a vezicii biliare: colecistografie orală, colecistocholangiografie intravenoasă. Imaginile sunt determinate de umplerea defectelor în vezica biliară datorită prezenței pietrelor în ea. Obturarea canalului chistic are ca rezultat o "colecistogramă negativă" (conducta biliară este determinată și veziculul biliar nu contrazice), așa-numitul "Vezica biliară deconectată";
radiografia radiografică a hipocondrului drept ca metodă pentru diagnosticarea ICD nu are în prezent o semnificație independentă. Vă permite să identificați numai calculul cu raze X (cel mai adesea calcaros).
13.5 Indicații pentru sfaturile experților:
un chirurg care să clarifice indicațiile pentru tratamentul chirurgical;
oncolog - în identificarea formării vezicii biliare și a tractului biliar;
psihoterapeut - în prezența simptomelor psihopatiei, a labilității caracterului, a sindromului de suprasolicitare psiho-emoțională.
13.6 Diagnostic diferențial:
Pielonefrită cronică pe partea dreaptă - durerea este de obicei localizată în regiunea lombară sau de-a lungul liniei mediane a abdomenului în regiunea paraumbilică. Cel mai adesea, durerea radiază zona inghinala sau pe partea din față a coapsei. Sindromul de durere este adesea însoțit de febră și evenimente disorice. În analiza clinică a urinei - manifestări ale sindromului urinar sub formă de proteinurie, leucocitriu, bacteriumurie, hematurie în diverse combinații.
Laterna pleuropneumonie a lobului drept caracterizat prin debut acut care poate precede infecții virale, Hipotermia. Printre manifestările clinice, împreună cu simptomele pulmonare (dureri în piept și hipocondru drept, dificultăți de respirație, tuse), există, de asemenea, semne de intoxicare: temperatura crește până la 38-40 grindină, frisoane, transpirații, tahicardie). Pacienții ocupă o poziție forțată
- se află pe partea afectată, caracteristicile feței sunt arătate, hiperemia obrajilor de pe partea leziunii, respirația superficială mai ușoară, nările umflate atunci când respiră, cianoza difuză, tusea uscată. Jumătatea dreaptă a pieptului se află în spatele respirației, cu percuția plămânilor - înfundând pe partea afectată, cu auscultație - diverse sunete respiratorii, în funcție de stadiul bolii (crepitus, raze umede, zgomot de frecare pleural). În planul diferențial, poate fi utilă o examinare cu raze X a organelor toracice, în care se determină infiltrarea țesutului pulmonar în lobul plămânului și semnele pleureziei.
Obstrucție intestinală acută . Simptome: simptomele dispeptice (vărsături, scaun întârziat și gaze), dureri de crampe, temperatura corporală este normală la început, cu complicații ale peritonitei 38-40 0 C. Simptomul iritatiei peritoneale este usoara, simptom pozitiv este Valya (bucla intestinului fixa si intinsa ca un balon), Kivul (sunete timpanice cu o nuanta metalica), Mondor (rigiditatea peretelui abdominal), simptom al spitalului Obukhov, "Tacerea grava". Simptomele iritației peritoneale după 12 ore, cu dezvoltarea peritonitei. Semnele radiologice: bucle intestinale separate, umplute cu lichid și gaz, boluri Kloyber, arcuri sau bucle intestinale mici, aranjate vertical, umflate cu gaze (un simptom al "conductelor de organe")
14. Obiectivele tratamentului:
eliminarea durerii și a dispepsiei;
eliminarea modificărilor inflamatorii în vezica biliară, permițând, în unele cazuri, prevenirea apariției complicațiilor;
tratamentul complicațiilor care necesită tratament chirurgical (chirurgia necesară);
prevenirea complicațiilor și reabilitarea pacienților;
îmbunătățirea calității vieții.
15. Tactica tratamentului
15.1 Tratamentul non-drog:
Tabelul Pevzner N 5. Principiu general terapia cu dietă este frecvent consumul fracționar de hrană (de până la 5-6 ori pe zi), în același timp, ținând cont de toleranța individuală a produselor. Tabelul N 5 are o valoare energetică de 2500-2900 kcal, cu un conținut optim de proteine, grăsimi, carbohidrați și vitamine. Este importantă reducerea dietă a proporției de grăsimi animale și o creștere a nivelului de legume. Printre
produsele care conțin proteine animale ar trebui să se acorde prioritate cărnii slabe (carne de vită, păsări de curte, iepure, pești). În stadiul acut al bolii, preparatele din carne se prepară sub formă de fier și abur. Pentru a preveni stagnarea bilei și îmbunătățirea trecerii hemiei prin intestinul vasului sunt îmbogățite cu fibre dietetice sub formă de tărâțe de grâu, hrișcă și melasă, ceai cu lapte, kefir, mere proaspete și coapte, șolduri de broască, compot de fructe uscate, pâine de grâu și biscuiți. Se recomandă tuturor pacienților să bea o mulțime de lichide (până la 2 litri pe zi). Mâncăruri picante și reci, condimente, băuturi spirtoase, alimente prăjite, grase, afumate, produse din aluat, în special dulciuri, carne și pește, băuturi carbogazoase și reci, nuci, creme sunt excluse din dieta pacienților. Alimente care conțin cantități mari de colesterol (ficat, creier, gălbenușuri de ou, carne de oaie și grăsimi din carne de vită, etc.). Tactica tratamentului pacienților cu calculi biliari este în mare măsură determinată de evoluția clinică a bolii (frecvența și severitatea colicului biliar), numărul, mărimea, compoziția pietrelor, starea funcțională a vezicii biliare și alți factori.
15.2 Tratamentul medicamentos:
Medicamente antibacterieneîn caz de colecistită cronică non-calculatoare sunt prescrise în cazul etiologiei bacteriene:
ampicilină 4-6 g / zi
cefazolin 2-4 g / zi
gentamicină 3-5 mg / kg / zi
clindamicina 1,8-2,7 g / zi.
cefotaxim
claritromicină 500 mg de 2 ori pe zi
eritromicina 0,25 g de 4-6 ori pe zi
ciprofloxacină 500-750 mg de 2 ori pe zi
Tratamentul cu agenți antibacterieni se efectuează în medie de cel puțin 8-
10 zile.
Metronidazol 500 mg x 2-3 ori pe zi
Ornidazol 500 mg: pentru giardiază, se prescrie de obicei 1,5 g de medicament o dată pe zi (se recomandă să luați Ornidazol seara). Durata tratamentului este de 1-2 zile.
Antispasmodele miotropice:
1. Agenții anticolinergici:
atropină 0,1% - 1 ml;
platifilină 0,2% - 2 ml;
metacin 0,1% - 1 ml.
2. antispastice:
drotaverin 2% 2-4 ml intramuscular sau intravenos;
papaverină 2% - 2 ml sub piele;
clorhidrat de mebeverină 200 mg de 2 ori pe zi timp de 2-4 săptămâni;
hymecromone 200-400 mg de 3 ori pe zi înainte de mese timp de 15-20 minute;
hibridă de 2 - 2 ml 2 - 2 ml intramuscular, intravenos, apoi în picături de 10 mg x 3 ori pe zi.
Suprimarea vărsăturilor și a greaței în colecistită cronică
Metoclopramid 2 ml × 2 ori intramuscular sau intravenos;
Domperidone 10 mg 1 comprimat de 2-3 ori pe zi, 7-14 zile.
Medicamente cholelioliticepe cale orală, în unele cazuri, eficace pentru pietrele cu raze X negative (colesterol): acid ursodezoxicolic la 8-15 mg / kg și zi în 2-3 doze pe cale orală pentru o perioadă lungă de timp (până la 2 ani).
15.3 Alte tratamente: -
15.4 Chirurgie:
Colecistita cronică calculată este supusă unei intervenții chirurgicale planificate.
15.5 Măsuri preventive:
Prevenirea primarăcare vizează recunoașterea și tratarea în timp util a bolilor sistemului biliar.
Secundar - pentru a preveni exacerbările și dezvoltarea complicațiilor.
15.6 Alte cunoștințe:
16. Indicatorii eficienței tratamentului și siguranța metodelor de diagnostic și tratament descrise în protocol:
eliminarea exacerbării bolii;
ameliorarea durerii și a sindroamelor dispeptice.
III. ASPECTE ORGANIZAȚIONALE ALE APLICĂRII PROTOCOLULUI: 17. Lista dezvoltatorilor de protocol:
1. Nersesov A.V. - doctor în științe medicale, profesor, șef al Departamentului de Gastroenterologie, Hepatologie cu un curs de endoscopie al Universității Naționale de Medicină Kazahstan. S. Asfendiyarova, șef al Departamentului de Gastroenterologie și Hepatologie, Institutul de Cercetări pentru Cardiologie și Boli Interne.
Puțini știu că toate bolile corpului uman sunt înregistrate în clasificarea internațională a bolilor ICD. De exemplu, colecistita ICD 10 este marcată cu codul K81, iar toate soiurile au, de asemenea, marcajele lor de cod. Colecistita este calculată și calculată sub formă de manifestare, purulentă, distructivă și catarală în gradul și natura procesului inflamator.
Ce este ICD-10?
Pentru a înțelege codul sub care este înregistrată boala, colecistită și variantele acesteia în Clasificarea Internațională a Bolilor, trebuie să înțelegeți mai întâi ce este mcb. În general, abrevierea ICD implică o clasificare internațională standard a bolilor umane, care a fost complet revizuită și ajustată de zece ori la rând.
Pentru referință! Cel mai important corp legal al medicinei din întreaga lume este Sistemul Mondial de Sănătate al OMS, care a confirmat oficial Clasificarea Internațională a Bolilor 10.
Din moment ce vezica biliară aparține organelor digestive, în consecință, bolile acestui organ ar trebui să fie solicitate în gradul 11. Astfel de afecțiuni ale sistemului digestiv ar trebui indicate printr-o listă de cifre de la K00 la K93. Dacă luăm în considerare boala hepatică, lista de coduri va fi limitată la K70-K77, iar veziculul biliar și conductele - de la K80 la K87.
Cod pentru colecistită ICB 10
În general, această boală a vezicii biliare din clasificarea internațională a bolilor este marcată cu codul K81. Este un proces inflamator in vezica biliara si canalele sale, care pot aparea intr-o forma acuta si cronica. Aceasta înseamnă că colecistita cronică și colecistita acută vor fi marcate prin codificare suplimentară codificată.
- Colecistită acută- codul microcirculației 10 într-un astfel de subspecii a bolii K81.0. Trebuie să se înțeleagă că conceptul de colecistită acută poate include mai multe tipuri de boală simultan, și anume:
- angioholetsistit;
- la înnegrire;
- inflamația vezicii biliare, care nu este însoțită de formarea de pietre în ea.

Dacă vorbim despre cursul acut al bolii fără formarea de pietre în veziculul biliar, în ICD 10 aceasta este marcată cu codificarea K80.0, dacă cu pietrele - K80.2.
- - În acest caz, boala a început și sa transformat într-o formă lentă. În clasificarea internațională a bolilor, codul este mcb cholecystitis K81.1, dar dacă un astfel de curs al bolii este însoțit de formarea de pietre, atunci codul va fi K80.1. Boala unei forme cronice de etiologie incertă este denumită codul K81.9, toate celelalte forme sunt marcate cu K81.8. Specialistul reușește să determine boala în funcție de imaginea clinică caracteristică, după care se efectuează o examinare completă pentru confirmarea acesteia. Colecistita acută se manifestă de obicei prin următoarele simptome:
- durere intensă în hipocondrul drept, care se poate reflecta în umărul drept și lamea dreaptă a umărului pe spate;
- greața, care este însoțită de un reflex gag;
- febră.
Sindromul de durere se pronunță seara și noaptea. Dacă vorbim de forma cronică de colecistită, aceasta poate fi identificată prin următoarele caracteristici:
- durere dură în regiunea ficatului;
- iritabilitate, schimbări de dispoziție și nervozitate;
- greață;
- frecvente burping cu amărăciune în gură;
- tulburări de somn, insomnie.
Uneori, colecistita cronică poate fi însoțită de greață severă, ceea ce duce la vărsături. În acest caz, durerea este permanentă și apare fie după primirea alimentelor dăunătoare, fie după băuturile alcoolice. Este posibil să se distingă colecistita de gastrită, cauza a cărei cauză devine bilă acumulată, care nu se poate retrage complet din canale.





